Εισαγωγή
Η κολπική μαρμαρυγή (ΚΜ) δεν είναι απλά μια αρρυθμία η οποία ενοχλεί τους ασθενείς οι οποίοι έχουν συμπτώματα από αυτήν, αλλά αποτελεί μια νόσο που διπλασιάζει τη θνητότητα και αυξάνει έτι περαιτέρω τον κίνδυνο εμφάνισης καρδιακής ανεπάρκειας και ισχαιμικού αγγειακού εγκεφαλικού επεισοδίου.
Επιδημιολογία
Επιπολασμός Κολπικής Μαρμαρυγής
Η κολπική μαρμαρυγή (ΚΜ) αναγνωρίζεται στο ηλεκτροκαρδιογράφημα (ΗΚΓ) επιφανείας από τον ακανόνιστο κοιλιακό ρυθμό και την απουσία συμβατών με το QRS κυμάτων P.
Παλαιότερα πιστεύαμε ότι αφορά μόνο στο 1% του πληθυσμού. Τα τελευταία χρόνια αρχικά η χρήση έξυπνων πιεσομέτρων και πρόσφατα η χρήση έξυπνων τεχνολογιών έχει αλλάξει άρδην τους τρόπους ανίχνευσης και αυξάνεται συνεχώς η επίπτωση της νόσου. Όποιος κατέχει ένα έξυπνο κινητό (smartphone) σε συνδυασμό με ένα έξυπνο ρολόι (smartwatch) μπορεί να αντιληφθεί από πληθώρα εφαρμογών ότι ο ρυθμός του δεν είναι σταθερός. Η διάγνωση της ΚΜ είναι αρκετά εύκολη ακριβώς επειδή καταργείται η ρυθμικότητα του καρδιακού σφυγμού και επικρατεί ένας ακανόνιστος κτύπος, ένας χαώδης ρυθμός.
Επί του παρόντος με βάση στοιχεία από την ηλεκτρονική συνταγογράφηση εκτιμάται ότι >300.000 Έλληνες εμφανίζουν κολπική μαρμαρυγή (3% του πληθυσμού), αλλά γίνεται αντιληπτό ότι τα νούμερα αυτά θα αυξάνονται συνεχώς με την ευχερέστερη και πρωιμότερη ανίχνευση της νόσου.
Ο επιπολασμός της ΚΜ αυξάνεται με την ηλικία και ξεπερνά το 15% του πληθυσμού στην ηλικία των 80 ετών. Οι άνδρες επηρεάζονται πιο συχνά από τις γυναίκες και η ηλικία διάγνωσης είναι μεγαλύτερη στις γυναίκες, αλλά οι γυναίκες με ΚΜ εμφανίζουν πιο συχνά επιπλοκές της ΚΜ. Η υποτροπιάζουσα, συχνά αυτοανατασσόμενη φύση της αρρυθμίας μεταφράζεται σε έναν δια βίου κίνδυνο για ΚΜ περίπου στο 33 % στα άτομα ηλικίας 55 ετών.
Τύποι Κολπικής Μαρμαρυγής
Ως επεισόδιο ΚΜ ορίζεται η καταγραφή ΚΜ σε ΗΚΓ διάρκειας τουλάχιστον 30 δευτερολέπτων. Η παρουσία επακόλουθων επεισοδίων ΚΜ απαιτεί την παρουσία φλεβοκομβικού ρυθμού σε καταγραφές ΗΚΓ μεταξύ των επεισοδίων ΚΜ.
- Πρωτοδιαγνωσθείσα ΚΜ ορίζεται ως η ΚΜ που δεν έχει διαγνωστεί ποτέ στο παρελθόν, ανεξάρτητα από τη διάρκειά της και την παρουσία/σοβαρότητα των συμπτωμάτων που την συνοδεύουν.
- Παροξυσμική ΚΜ ορίζεται η παρουσία ΚΜ που είτε αυτοτερματίζεται είτε τερματίζεται μετά από παρέμβαση εντός 7 ημερών από την έναρξή της.
- Εμμένουσα ΚΜ ορίζεται ως η ΚΜ που επιμένει πέρα από τις 7 ημέρες. Σε αυτήν την κατηγορία περιλαμβάνονται και επεισόδια ΚΜ στα οποία έχει ληφθεί η απόφαση να αναταχθούν ηλεκτρικά ή φαρμακευτικά μετά τις 7 ημέρες.
- Μακροχρόνια εμμένουσα ΚΜ ορίζεται ως η ΚΜ που έχει διάρκεια μεγαλύτερη από 12 μήνες, εφόσον έχει αποφασιστεί να ακολουθηθεί στρατηγική ανάταξης σε φλεβοκομβικό ρυθμό.
- Μόνιμη ορίζεται ως η ΚΜ στην οποία έχει ληφθεί η απόφαση τόσο από τον ασθενή όσο και από τον γιατρό ότι δεν θα γίνει προσπάθεια ανάταξης σε φλεβοκομβικό ρυθμό ανεξάρτητα από την διάρκεια της. Εφόσον αλλάξει η απόφαση για την ανάταξη της ΚΜ τότε αυτή πρέπει να αναταξινομηθεί ως εμμένουσα ή μακροχρόνια εμμένουσα ΚΜ ανάλογα με τη διάρκειά της.
Εξελικτική Πορεία Κολπικής Μαρμαρυγής
Η ΚΜ είναι μια προοδευτική νόσος. Συχνά ένας ασθενής με ΚΜ μπορεί να εμφανίζει ασυμπτωματικά, αυτοανατασσόμενα επεισόδια ΚΜ πριν την πρωτοδιάγνωση της αρρυθμίας. Η συχνότητα υποτροπής μετά το πρώτο επεισόδιο είναι 10% τον πρώτο χρόνο και 5% για κάθε μετέπειτα έτος.
Οι συν-νοσηρότητες και η ηλικία είναι οι παράγοντες που επιδρούν στην εξέλιξη της νόσου και στην εμφάνιση των επιπλοκών της. Είναι δυνατόν η αρρυθμία να παραμείνει παροξυσμική για αρκετές δεκαετίας σε νεαρούς ασθενείς με την λεγόμενη «ιδιοπαθή» ΚΜ.
Η συχνότητα υποτροπής μετά ανάταξη εμμένουσας ΚΜ είναι 30-70% τον πρώτο μήνα, ενώ οι περισσότερες υποτροπές εμφανίζονται τις πρώτες εβδομάδες. Με την πάροδο του χρόνου οι υποτροπές και η διάρκεια των επεισοδίων αυξάνονται ενώ τα ασυμπτωματικά επεισόδια είναι συχνά ακόμα και σε κατά τ ’άλλα συμπτωματικούς ασθενείς.
Η Κολπική Μαρμαρυγή ως Νόσος
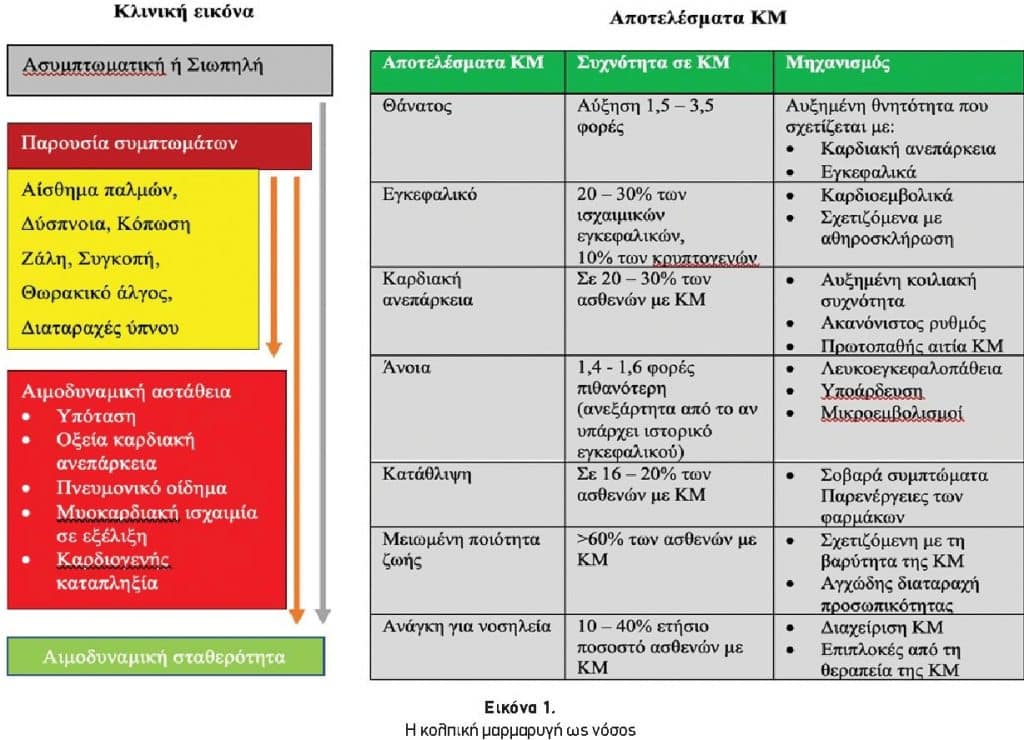
Κατά τη διάρκεια της ΚΜ, η απώλεια της κολπικής συστολής συντελεί στην μείωση της καρδιακής παροχής, ενώ η κολπική στάση σε συνδυασμό με διαταραχές της πήξης αυξάνουν τον κίνδυνο για θρομβογένεση. Μέσω αυτών των μηχανισμών, η ΚΜ επιδρά αρνητικά στην υγεία των ατόμων αυξάνοντας τη θνητότητα, τα εγκεφαλικά και θρομβοεμβολικά επεισόδια και μειώνοντας την δυνατότητα για άσκηση και την λειτουργία της αριστεράς κοιλίας. Η συνεχώς μεταβαλλόμενη παροχή στον εγκέφαλο συντελεί επίσης στην διαταραχή των γνωσιακών λειτουργιών. Όλα τα ανωτέρω σε συνδυασμό με τις συχνές νοσηλείες επηρεάζουν ιδιαίτερα δυσμενώς την ποιότητα ζωής των ασθενών με ΚΜ.
Η παρουσία της ΚΜ διπλασιάζει τη θνητότητα ανεξάρτητα από άλλους γνωστούς παράγοντες κινδύνου. Οι ασθενείς χωρίς δομική καρδιοπάθεια (ιδιοπαθής ΚΜ), ειδικά αυτοί που είναι μικρότεροι των 60 ετών, εμφανίζουν παρόμοια θνητότητα με τον γενικό πληθυσμό.
Το αγγειακό εγκεφαλικό επεισόδιο αποτελεί την πιο σοβαρή επιπλοκή της ΚΜ. Ένα στα πέντε εγκεφαλικά οφείλεται στην ΚΜ. Πρέπει να τονιστεί ότι τα εγκεφαλικά που οφείλονται στην ΚΜ είναι πιο σοβαρά, συνοδεύονται από αυξημένη θνητότητα και μόνιμη αναπηρία, ενώ επίσης υποτροπιάζουν και πιο συχνά. Επειδή πολλά από τα επεισόδια ΚΜ είναι ασυμπτωματικά, ένα σημαντικό ποσοστό (>30%) κρυπτογενών εγκεφαλικών (στα οποία δεν έχει αναγνωριστεί η αιτία στην αρχική διερεύνηση) αποδίδεται επίσης στην ΚΜ.
Η ταχυμυοκαρδιοπάθεια είναι μια μορφή δυσλειτουργίας της αριστεράς κοιλίας που οφείλεται στην ΚΜ και συγκεκριμένα στον ταχύ ακανόνιστο ρυθμό και στην απώλεια της κολπικής συστολής παρά την απουσία δομικής καρδιοπάθειας. Η επιβεβαίωση της ταχυμυοκαρδιοπάθειας επέρχεται με την αποκατάσταση της συστολικής λειτουργίας της αριστεράς κοιλίας μετά την ομαλοποίηση της καρδιακής συχνότητας ή τη διατήρηση του φλεβοκομβικού ρυθμού (Εικόνα 1).
«Ασυμπτωματική» Κολπική Μαρμαρυγή
Όσο μεγαλύτερη είναι η ηλικία τόσο τα ασυμπτωματικά επεισόδια αυξάνουν σε συχνότητα. Συχνά πρόκειται για φαινομενικά ασυμπτωματική ΚΜ αφού τα συμπτώματα δεν είναι εμφανή, δεν γίνονται αντιληπτά και δεν αναφέρονται.
Ειδικότερα ασθενείς με εμμένουσα μορφή ΚΜ δυνητικά αναφέρουν μόνο εύκολη κόπωση στην προσπάθεια ή απολύτως κανένα σύμπτωμα και η ΚΜ αποτελεί μια τυχαία διαπίστωση κατά την διενέργεια check up, προεγχειρητικού ή προαθλητικού ελέγχου.
Οι κατευθυντήριες οδηγίες τονίζουν την ανάγκη επαναξιολόγησης των συμπτωμάτων μετά την επαναφορά του φλεβοκομβικού ρυθμού (ηλεκτρικά ή φαρμακευτικά).
Προδιαθεσικοί Παράγοντες – Πυροδοτικοί Μηχανισμοί
Η γένεση κάθε αρρυθμίας προϋποθέτει την ύπαρξη πυροδοτών και παθολογικού υποστρώματος. Οι πυροδότες διακρίνονται στους εξωτερικούς (συνθήκες αποφόρτισης μετά έντονα στρεσσογόνα ερεθίσματα) και στους εσωτερικούς (εστίες κυρίως στις πνευμονικές φλέβες, σπάνια σε άνω κοίλη φλέβα, ωτία κτλ). Καταστάσεις φόρτισης όπως ένα βαρύ γεύμα, χρήση αλκοόλ, έντονη άσκηση και συναισθηματικό στρες ακολουθούνται αντανακλαστικά από διέγερση του παρασυμπαθητικού ευοδώνοντας την έναρξη της αρρυθμίας.
Η ΚΜ συνδέεται με ποικιλία καρδιαγγειακών νοσημάτων τα οποία συντελούν στην εδραίωση της αρρυθμίας. Οι καταστάσεις αυτές μπορεί να αποτελούν δείκτες καρδιαγγειακού κινδύνου ή και δείκτες βλαβών οργάνων στόχων παρά άμεσους εκλυτικούς παράγοντες.
- Υπέρταση
- Συμπτωματική καρδιακή ανεπάρκεια
- Βαλβιδοπάθειες.
- Μυοκαρδιοπάθειες
- Ηλεκτρικά νοσήματα
- Μεσοκολπικές επικοινωνίες και συγγενείς ανωμαλίες
- Διαταραχές του θυρεοειδούς
- Υπνική άπνοια.
Νοσήματα που συχνά συνυπάρχουν και επηρεάζουν σοβαρά την πρόγνωση των ασθενών με ΚΜ αλλά δεν αποτελούν τυπικά πυροδοτικούς μηχανισμούς γένεσης αυτής είναι η στεφανιαία νόσος, ο σακχαρώδης διαβήτης, η χρόνια αποφρακτική πνευμονοπάθεια και η χρόνια νεφρική νόσος.
Εκτίμηση Ασθενών με Κολπική Μαρμαρυγή
Λανθάνουσα ΚΜ ανευρίσκεται επίσης σήμερα με ψηφιακά εργαλεία όπως τα έξυπνα ρολόγια που συνδέονται με έξυπνα κινητά.
Οι συσκευές αυτές διακρίνονται σε 2 μεγάλες κατηγορίες, ανάλογα με τον τρόπο καταγραφής της αρρυθμίας:
- Συσκευές φωτοπληθυσμογραφίας (photoplethysmography), όπου η καταγραφή/ανίχνευση γίνεται βάσει της διόγκωσης των ιστών που προκαλεί ο παλμός αίματος διαμέσου ενός σένσορα στην οπίσθια επιφάνεια του smartwatch.
- Συσκευές ηλεκτροκαρδιογραφίας (electrocardiography), οι οποίες έχουν την δυνατότητα καταγραφής της ηλεκτρικής δραστηριότητας της καρδιάς αυτής καθ’ εαυτής. Η καταγραφή γίνεται απλά ακουμπώντας το δάκτυλο του ενός χεριού σε συγκεκριμένο ακροδέκτη του smartwatch που είναι φορεμένο στο άλλο χέρι.
Η μελέτη Apple Heart Study συμπεριέλαβε 419297 χρήστες έξυπνων ρολογιών στις Ηνωμένες Πολιτείες της Αμερικής, εκ των οποίων το 0,5% έλαβε μια ειδοποίηση καταγραφής σήματος κολπικής μαρμαρυγής (0,15% από αυτούς ήταν ηλικίας <40 ετών, ενώ 3,2% αυτών ήταν ηλικίας >65 ετών). Η παρακολούθηση των ασθενών αυτών με ΗΚΓ1 εβδομάδας αποκάλυψε ΚΜ στο 34% των συμμετεχόντων. Η μελέτη Huawei Heart Study με τη σειρά της συμπεριέλαβε 187.912 συμμετέχοντες, εκ των οποίων το 0,23% έλαβε ειδοποίηση για «υποψία κολπικής μαρμαρυγής». Η συστηματική παρακολούθηση των ασθενών αυτών, ανέδειξε ύπαρξη κολπικής μαρμαρυγής στο 87,0%, με τη θετική προγνωστική αξία της τεχνολογίας της παλμικής φωτοπληθυσμογραφίας να είναι 91,6% (95% διάστημα εμπιστοσύνης (CI) 91,5 – 91,8).
Διαχείριση Ασθενών με Κολπική Μαρμαρυγή
Η διαχείριση των ασθενών με ΚΜ στοχεύει αφενός στην μείωση των συμπτωμάτων, όταν αυτά υπάρχουν, στην μείωση του φορτίου της αρρυθμίας και στην πρόληψη σοβαρών επιπλοκών που σχετίζονται με την ΚΜ. Η πρόληψη των επιπλοκών επιτυγχάνεται με την αντιπηκτική αγωγή, τον έλεγχο της καρδιακής συχνότητας και την επαρκή θεραπεία των συνοδών παραγόντων κινδύνου και καρδιαγγειακών νοσημάτων. Η ανακούφιση των συμπτωμάτων και η μείωση του φορτίου προϋποθέτει την διατήρηση του ρυθμού που μπορεί να επιτευχθεί είτε με καρδιοανάταξη, είτε με αντιαρρυθμική αγωγή είτε με επεμβάσεις κατάλυσης.
Εκτίμηση Θρομβοεμβολικού και Αιμορραγικού Κινδύνου
Ο κίνδυνος για εγκεφαλικό αποτελεί μια συνεχή μεταβλητή και η κατηγοριοποίηση των ασθενών σε χαμηλού, μέσου και υψηλού κινδύνου έχει μέτρια μόνο προγνωστική αξία (Εικόνα 2). Είναι σημαντικό να γίνεται επανεκτίμηση του ασθενούς κάθε 3 με 6 μήνες.
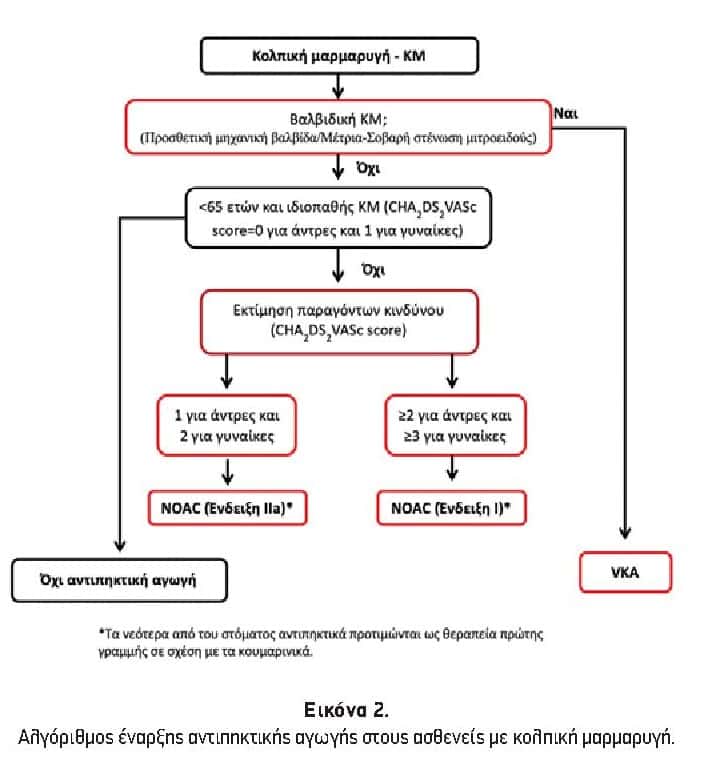
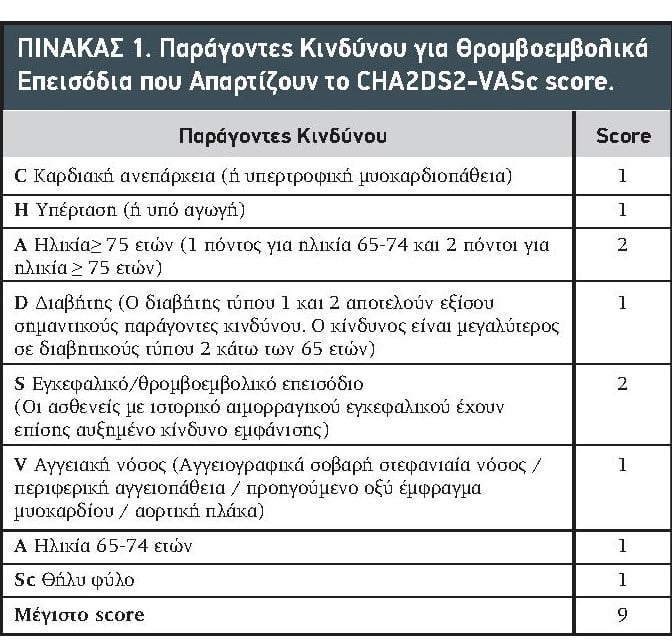
Από τις κατευθυντήριες οδηγίες του 2010 και μετά προτάθηκε η χρήση του CHA2DS2–VAScscore (Πίνακας 1). Το θήλυ φύλο δεν θεωρείται ανεξάρτητος παράγοντας κινδύνου και δεν προσμετράται σε ασθενείς ηλικίας < 65 ετών με πραγματικά ιδιοπαθή ΚΜ. Σε όλες τις άλλες περιπτώσεις όπου το score είναι 1 συνιστάται αγωγή με αντιπηκτικά ενώ σε score μεγαλύτερο του 2 θεωρείται αναμφίβολη η αξία της αντιπηκτικής αγωγής.
Πίνακας 1. Παράγοντες Κινδύνου για Θρομβοεμβολικά Επεισόδια που Απαρτίζουν το CHA2DS2-VASc score.
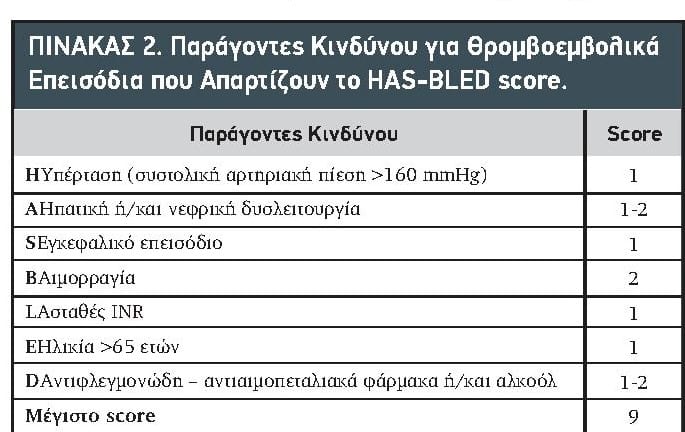
Κάθε απόφαση που λαμβάνεται πρέπει φυσικά να συνυπολογίζει και τον αιμορραγικό κίνδυνο, ειδικά της ενδοκράνιας αιμορραγίας. Το HAS-BLED score (Πίνακας 2), πρέπει να υπολογίζεται σε όλους τους ασθενείς με ΚΜ και να δίδεται ιδιαίτερη προσοχή σε αυτούς με score ≥3, στους οποίους θα καταβάλλεται προσπάθεια για διόρθωση των αναστρέψιμων παραγόντων αιμορραγικού κινδύνου, όπως πχ η αρρύθμιστη αρτηριακή πίεση και η χρήση ακατάλληλων φαρμάκων ή αλκοόλ. Το HAS-BLED δεν πρέπει να χρησιμοποιείται για αποκλεισμό ασθενών από την αντιπηκτική αγωγή. Παρόλα αυτά αν η τιμή του είναι ≥3, τότε θα πρέπει ο αιμορραγικός κίνδυνος του ασθενή να επαναξιολογείται ανά 4 εβδομάδες με στενή παρακολούθηση του ασθενή ειδικά τους πρώτους 3 μήνες από την έναρξη της αγωγής.
Επί πολλαπλά έτη μοναδική διαθέσιμη αντιπηκτική αγωγή ήταν τα κουμαρινικά αντιπηκτικά, οι ανταγωνιστές της βιταμίνης Κ (VKA) που αποκλείουν το σχηματισμό πολλαπλών παραγόντων πήξης (II, VII, IX, and X). Η χρήση των VKA υπερτερούσε σαφώς τόσο της μονής όσο και της διπλής αντιαιμοπεταλιακής αγωγής, όσον αφορά στην πρόληψη από θρομβοεμβολικά επεισόδια. Η ανάγκη όμως για ρύθμιση με βάση τον συχνά μετρούμενο χρόνο προθρομβίνης και οι αλληλεπιδράσεις με φάρμακα τα όποια έχουν ηπατικό μεταβολισμό όπως και ο επηρεασμός από τροφές αποτελούσαν τα βασικά τους μειονεκτήματα.
Νεότερα Αντιπηκτικά από του Στόματος (NOACs)
Τα NOACs αποκλείουν ένα μόνο μονοπάτι του μηχανισμού πήξης και ταξινομούνται σε 2 τάξεις: στον από του στόματος άμεσο αναστολέα θρομβίνης ΙΙ (dabigatran) και στους από του στόματος άμεσους αναστολείς του παράγοντα Xa (rivaroxaban, apixaban, edoxaban).
Τα NOACs, είναι συνολικά πιο αποτελεσματικά σε σχέση με τους VKA και έχουν καλύτερο προφίλ ασφάλειας ειδικά για την επίπτωση της ενδοκράνιας αιμορραγίας. Βάσει αυτών, οι κατευθυντήριες οδηγίες συνιστούν τη χρήση τους σε σχέση με τους VKA στους ασθενείς με μη βαλβιδική ΚΜ.
Επιλογή Ελέγχου Ρυθμού ή Συχνότητας
Ο έλεγχος συχνότητας αφορά σε ασθενείς που αποφασίζουμε ότι η ΚΜ θα παραμείνει χρονίως και αναφέρεται επιπλέον στην μείωση της κοιλιακής ανταπόκρισης των παροξυσμών ΚΜ. Το θεμελιώδες ερώτημα αφορά στο πότε εφαρμόζουμε την στρατηγική ελέγχου ρυθμού. Η μελέτη AFFIRM προσπάθησε να απαντήσει το 2002 εάν η προσπάθεια διατήρησης του φλεβοκομβικού ρυθμού υπερτερεί του ελέγχου συχνότητας. Η πρώτη ανάγνωση της μελέτης ήταν απογοητευτική αφού η συντηρητική προσέγγιση συνοδευόταν από καλύτερη έκβαση. Παραδόξως, βασικός θετικός προγνωστικός παράγοντας ήταν η ύπαρξη φλεβοκομβικού ρυθμού σε όλη τη διάρκεια της μελέτης, απλά αυτό δεν μπορούσε να επιτευχθεί με την χορήγηση αντιαρρυθμικών φαρμάκων (62.6% σε ασθενείς στην ομάδα ελέγχου ρυθμού έναντι 34.6% στην ομάδα ελέγχου συχνότητας). Επιπλέον η χορήγηση αντιπηκτικών ήταν περιστασιακή αναλόγως της ύπαρξης ΚΜ (54% επί ελέγχου ρυθμού vs 70% επί ελέγχου συχνότητας) ενώ η ίδια η χορήγηση των αντιαρρυθμικών φαρμάκων ήταν δυσμενής προγνωστικός παράγοντας λόγω της προαρρυθμικής τους δράσης.
Μόλις τον 9/2020 δημοσιεύθηκε η EAST-AFNET 4, η οποία διερεύνησε τις 2 στρατηγικές σε πρώιμη όμως φάση της νόσου με την καθιερωμένη πλέον αντιπηκτική αγωγή και την προσθήκη της κατάλυσης της θεραπείας. Το συμπέρασμα ήταν ότι στη σύγχρονη εποχή του 2020 η προσπάθεια διατήρησης φλεβοκομβικού ρυθμού αφενός είναι πιο επιτυχής και αφετέρου συνοδεύεται από καλύτερη πρόγνωση. Σε κάθε περίπτωση θεμελιώδης είναι ο ρόλος της απώλειας βάρους στους παχύσαρκους ασθενείς, η χρήση CPAP επί υπνικής άπνοιας, ο περιορισμός του αλκοόλ και της ακραία έντονης άσκησης και η αλλαγή του τρόπου πρόσληψης τροφής (μέτρα έναντι γαστρο-οισοφαγικής παλινδρόμησης) (Εικόνα 3).
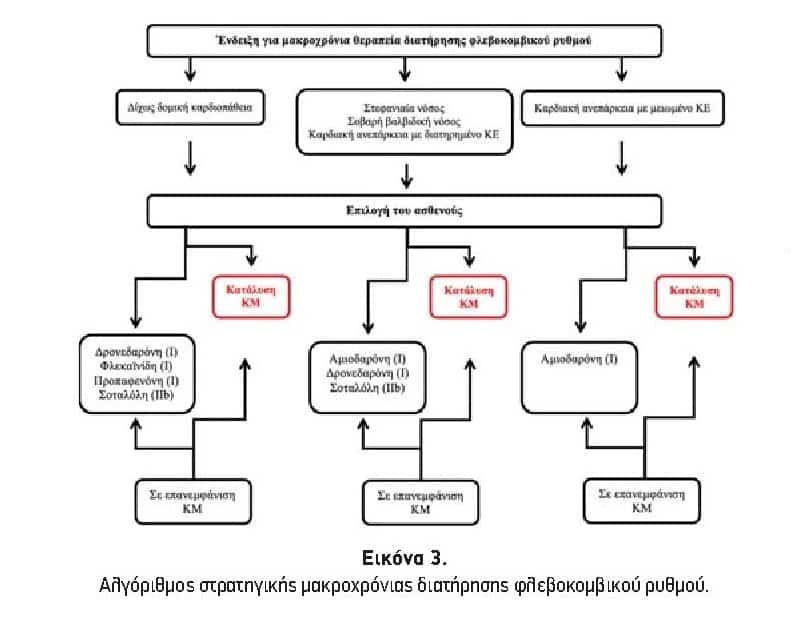
Φαρμακολογική Θεραπεία
Η φαρμακολογική θεραπεία στην ΚΜ συνιστάται, εκτός από την αγωγή με αντιπηκτικά, στην θεραπεία των υποκείμενων νοσημάτων και στα φάρμακα που στοχεύουν στον έλεγχο ρυθμού και συχνότητας.
Συστάσεις Πρωτογενούς Πρόληψης ΚΜ με ‘Upstream’ Therapy
Η πρόληψη και η θεραπεία των συνοδών νοσημάτων που σχετίζονται με ΚΜ, όπως η υπέρταση και η καρδιακή ανεπάρκεια, μπορεί να μειώσουν την επίπτωση νέων επεισοδίων ΚΜ (πρωτογενής πρόληψη) ή να μειώσουν τη συχνότητα των υποτροπών και την μετάπτωση σε χρόνια ΚΜ (δευτερογενής πρόληψη). Οι θεραπείες αυτές στοχεύουν στην τροποποίηση του κολπικού υποστρώματος και στην ευμενή κολπική αναδιαμόρφωση και ορίζονται γενικά ως ‘upstream’ therapy.
Οι ACEIs και οι ARBs μπορούν να συνεισφέρουν στην μείωση νέων επεισοδίων ΚΜ σε ασθενείς με καρδιακή ανεπάρκεια και σε ασθενείς με υπέρταση και υπερτροφία αριστεράς κοιλίας.
Διφορούμενα είναι τα αποτελέσματα μετα-αναλύσεων για τον τροποποιητικό ρόλο των στατινών και ω3 λιπαρών οξέων.
Ρύθμιση της Καρδιακής Συχνότητας
- Αρχικός στόχος του ελέγχου της καρδιακής συχνότητας είναι οι <110 παλμοί (Ένδειξη ΙΙα), που επιτυγχάνεται με χορήγηση β-αναστολέων ή μη διυδροπυριδινών σε ασθενείς με κλάσμα εξώθησης³40%, ενώ σε ασθενείς με κλάσμα εξώθησης<40% προτιμάται η διγοξίνη ή οι β-αναστολείς. Ένδειξη I
- Αν μία κατηγορία φαρμάκων για τον έλεγχο της συχνότητας αποτύχει, τότε μπορεί να χρησιμοποιηθεί συνδυασμός φαρμάκων. Ένδειξη ΙΙα
- Σε ασθενείς που έχει αποτύχει η στρατηγική ελέγχου συχνότητας ή ρυθμού, και δεν είναι υποψήφιοι προς κατάλυση της ΚΜ, θα πρέπει να τίθεται ως πιθανή αντιμετώπιση η κατάλυση του κολποκοιλιακού κόμβου, με την προυπόθεση ότι έχει γίνει δεκτό από τον ασθενή ότι θα τοποθετηθεί βηματοδότης. Ένδειξη ΙΙα
Έλεγχος Ρυθμού και Συχνότητας – Άμεση Αντιμετώπιση
Πολλά επεισόδια ΚΜ τερματίζονται αυτόματα εντός ολίγων ωρών. Σε ασθενείς με αιμοδυναμική επιβάρυνση ή σε αυτούς που επιδιώκεται ο έλεγχος ρυθμού ως στρατηγική αντιμετώπιση, η φαρμακευτική ανάταξη πραγματοποιείται με bolus χορήγηση αντιαρρυθμικού φαρμάκου ενώ απαιτείται στενή ΗΚΓ παρακολούθηση για χρόνο ίσο περίπου με το ήμισυ του χρόνου ημίσειας ζωής του φαρμάκου για την πιθανή ανίχνευση προαρρυθμίας, φελβοκομβικών παύσεων ή κολποκοιλιακού αποκλεισμού. Η ηλεκτρική ανάταξη έχει πιο υψηλά ποσοστά επιτυχίας αλλά απαιτεί καταστολή ή αναισθησία.
Ηλεκτρική Ανάταξη
Η ηλεκτρική ανάταξη είναι ο πιο αποτελεσματικός τρόπος επαναφοράς του φλεβοκομβικού ρυθμού. Απαιτείται η επαρκής αντιπηξία επί 3 εβδομάδες ή διάρκεια της ΚΜ < 48 ώρες, αλλιώς πρέπει να αποκλειστεί η παρουσία θρόμβων στον αριστερό κόλπο με διοισοφάγειο ηχοκαρδιογράφημα. Συνιστάται η χρήση εξωτερικών pads βηματοδότησης για αντιμετώπιση επακόλουθης σοβαρής βραδυκαρδίας. Οι διφασικοί απινιδωτές απαιτούν λιγότερη ενέργεια και είναι πλέον αποτελεσματικοί σε σχέση με τους μονοφασικούς.
Φαρμακευτική Ανάταξη της ΚΜ
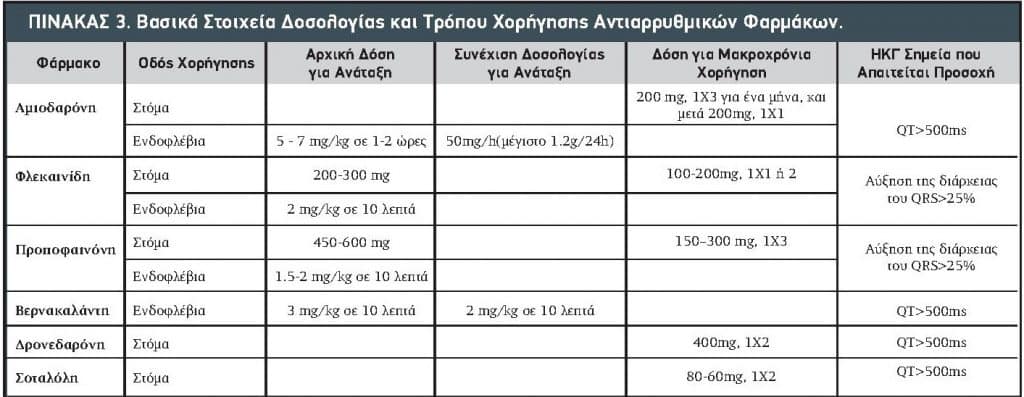
- Σε ασθενείς χωρίς δομική καρδιοπάθεια και πρόσφατης έναρξης ΚΜ συνιστάται η ενδοφλέβια χορήγηση φλεκαϊνίδης και προπαφενόνης για φαρμακευτική ανάταξη. Ένδειξη I
- Σε ασθενείς χωρίς σοβαρή καρδιακή ανεπάρκεια με πρόσφατης έναρξης ΚΜ και απουσία υπότασης και οξέος στεφανιαίου συνδρόμου συνιστάται η ενδοφλέβια χορήγηση βερνακαλάντης για φαρμακευτική ανάταξη. Ένδειξη I
- Σε ασθενείς με δομική καρδιοπάθεια ή καρδιακή ανεπάρκεια και πρόσφατης έναρξης ΚΜ συνιστάται η ενδοφλέβια χορήγηση αμιωδαρόνης για φαρμακευτική ανάταξη. Ένδειξη I
- Προ-θεραπεία με αμιωδαρόνη, φλεκαϊνίδη, προπαφενόνη ή ιβουτιλίδη αυξάνουν την αποτελεσματικότητα της εκλεκτικής ηλεκτρικής ανάταξης. Ένδειξη IΙa
- Η προσπάθεια φαρμακευτικής ανάταξης με χορήγηση μίας μόνο δόσης από του στόματος φλεκαϊνίδης ή προπαφαινόνης (pill-in-the-pocket therapy) είναι εξίσου αποτελεσματική σε επιλεγμένους ασθενείς στους οποίους έχει ελεγχθεί η ασφάλεια σε νοσοκομειακό περιβάλλον. Ένδειξη IΙa (Πίνακας 3)
Μακροπρόθεσμη Χορήγηση Αντιαρρυθμικών Φαρμάκων
- Η προπαφενόνη και η φλεκαινίδη ενδείκνυνται για μακροπρόθεσμη διατήρηση του φλεβοκομβικού ρυθμού σε ασθενείς με φυσιολογική λειτουργικότητα της αριστερής κοιλίας και χωρίς δομική καρδιοπάθεια, συμπεριλαμβανομένων και των ασθενών με υπερτροφία της αριστερής κοιλίας και μυοκαρδιακή ισχαιμία. Ένδειξη I
- Η αμιωδαρόνη προτείνεται σε όλους τους ασθενείς για μακροπρόθεσμη διατήρηση του φλεβοκομβικού ρυθμού, συμπεριλαμβανομένων των ασθενών με καρδιακή ανεπάρκεια με μειωμένο κλάσμα εξώθησης. Λόγω όμως της πιθανής εξωκαρδιακής τοξικότητας όπου είναι δυνατή η χορήγηση άλλων σκευασμάτων θα πρέπει να προτιμάται. Ένδειξη I
- Η σοταλόλη μπορεί να χορηγηθεί σε ασθενείς για μακροπρόθεσμη διατήρηση του φλεβοκομβικού ρυθμού, με φυσιολογική λειτουργικότητα της αριστερής κοιλίας ή ισχαιμική μυοκαρδιοπάθεια αν μπορεί να εξασφαλιστεί στενός έλεγχος για παράταση του διαστήματος QT, των επιπέδων καλίου και της κρεατινίνης, καθώς και οποιουδήποτε άλλου προαρρυθμικού παράγοντα κινδύνου. Ένδειξη ΙΙb
- Η δρονεδαρόνη προτιμάται για μακροπρόθεσμη διατήρηση του φλεβοκομβικού ρυθμού σε φυσιολογική ή μετριώς επηρεασμένη λειτουργικότητα της αριστερής κοιλίας, και σε ασθενείς με βαλβιδική καρδιακή νόσο, ισχαιμική καρδιακή νόσο ή καρδιακή ανεπάρκεια με διατηρημένο κλάσμα εξώθησης. Ένδειξη I (Πίνακας 3).
Κατάλυση Κολπικής Μαρμαρυγής
Η επεμβατική αντιμετώπιση που έχει αρχίσει να εφαρμόζεται μόλις τα τελευταία 20 έτη στοχεύει συχνά στην εξάλειψη της ΚΜ. Τα έως τώρα αποτελέσματα κλινικών μελετών δείχνουν ότι η κατάλυση ΚΜ είναι πιο αποτελεσματική στην μακροχρόνια διατήρηση του φλεβοκομβικού ρυθμού σε σχέση με τα αντιαρρυθμικά φάρμακα. Η υπεροχή έναντι των φαρμάκων στην βελτίωση των συμπτωμάτων αναδείχθηκε και στην πολυαναμενόμενη μελέτη CABANA όπου η κατάλυση μείωσε τη θνητότητα και τα εγκεφαλικά στους ασθενείς που τελικά υποβλήθηκαν σε κατάλυση (per protocol analysis). Η βελτίωση στην πρόγνωση με την κατάλυση είναι πλέον δεδομένη σε ασθενείς με καρδιακή ανεπάρκεια.
Σε κάθε περίπτωση πρέπει να λαμβάνεται υπόψη ο τρόπος εμφάνισης της αρρυθμίας, η χρονιότητα της αρρυθμίας, η παρουσία και η σοβαρότητα των καρδιαγγειακών νοσημάτων και το μέγεθος του αριστερού κόλπου. Τα τελευταία χρόνια έχει γίνει σαφής ο ρόλος του φορτίου της ΚΜ και η σημαντική επίδραση της κατάλυσης στην μείωση του φορτίου ακόμα και όταν η αρρυθμία υποτροπιάζει (και ως εκ τούτου θεωρείται καταρχήν αποτυχημένη η επέμβαση).
- Η κατάλυση ΚΜ συνιστάται σε συμπτωματικούς ασθενείς με παροξυσμική ή εμμένουσα ΚΜ μετά την αποτυχία της αντιαρρυθμικής αγωγής. Ένδειξη Ι
- Η κατάλυση ΚΜ συνιστάται ως πρώτη γραμμή θεραπείας σε ταχυμυοκαρδιοπάθεια που σχετίζεται με ΚΜ. Ένδειξη Ι
- Η κατάλυση ΚΜ συνιστάται σε συμπτωματικούς ασθενείς με παροξυσμική ΚΜ πριν την χορήγηση της αντιαρρυθμικής αγωγής. Ένδειξη ΙIa
- Η κατάλυση ΚΜ συνιστάται σε συμπτωματικούς ασθενείς με εμμένουσα ΚΜ πριν την χορήγηση της αντιαρρυθμικής αγωγής. Ένδειξη ΙΙb
Ειδικές Συστάσεις Κατάλυσης
- Η κατάλυση ΚΜ ενδείκνυται σε ασθενείς με καρδιακή ανεπάρκεια ΚΜ με σκοπό την βελτίωση της πρόγνωσης. Ένδειξη ΙΙα
- Η κατάλυση ΚΜ ενδείκνυται αντί της εμφύτευσης βηματοδότη σε ασθενείς με βραδυκαρδία συνδεόμενη με ΚΜ. Ένδειξη ΙΙα
Συστάσεις για την Στρατηγική της Κατάλυσης της ΚΜ
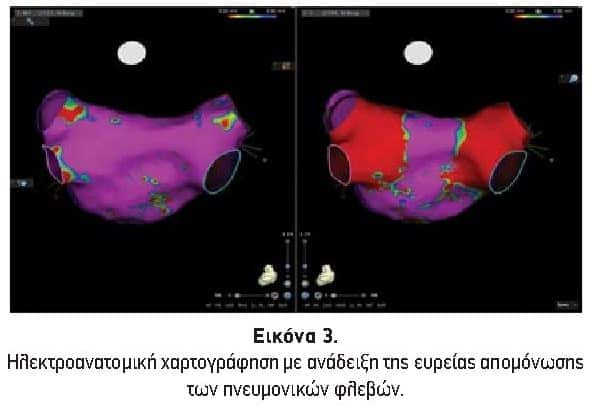
- Βασικός στόχος όλων των στρατηγικών είναι η ηλεκτρική απομόνωση των πνευμονικών φλεβών με κατάλυση που επεκτείνεται στο άντρο τους
- Απαραίτητη η επιβεβαίωση της ηλεκτρικής απομόνωσης με επίτευξη αμφίδρομου αποκλεισμού, δηλαδή αποκλεισμό εισόδου ηλεκτρικών σημάτων από τον κόλπο στις φλέβες και εξόδου με αδυναμία βηματοδότησης από τις πνευμονικές φλέβες
- Η κατάλυση με χορήγηση RF ενέργειας σημειακά (point by point) στο άντρο των πνευμονικών φλεβών και η χρήση μπαλονιού κρυοπηξίας που αποφράσσει τις πνευμονικές φλέβες (one shot τεχνική με μειωμένη διάρκεια επέμβασης) είναι οι καθιερωμένες τεχνικές με στόχο την απομόνωση μέσω δημιουργίας διατοιχωματικών βλαβών (Εικόνες 4)
- Η χρήση ηλεκτροανατομικής χαρτογράφησης με δημιουργία ανάγλυφου της ανατομίας των καρδιακών δομών (συστήματα CARTO, Rhythmia και NAVX) συνεισφέρει στη μείωση της ακτινοβολίας και στην απεικόνιση της ποιότητας και περιοχών ίνωσης του κολπικού μυοκαρδίου
- Ενώ η απομόνωση των πνευμονικών φλεβών θεωρείται επαρκής ειδικά για τις περιπτώσεις παροξυσμικής ΚΜ, επιπρόσθετες βλάβες στον αριστερό κόλπο έχουν προταθεί για τις περιπτώσεις εμμένουσας ΚΜ ή επί υποτροπής ΚΜ μετά κατάλυση (καυτηριασμός περιοχών ίνωσης, απομόνωση περιοχών ίνωσης, απομόνωση αριστερού ωτίου – άνω κοιλής φλέβας, κατάλυση με αλκοόλη της φλέβας του Marshall και κατάλυση ροτόρων με χρήση ειδικών λογισμικών)
- Η πραγματοποίηση γραμμικών βλαβών στον αριστερό κόλπο (οροφή, αριστερός ισθμός, πρόσθιοδιαφραγματικό και οπίσθιο τοίχωμα) με σκοπό τη διαμερισματοποίησή του στα πρότυπα της χειρουργικής μεθόδου Maze, όπως και η ανίχνευση και κατάλυση σύμπλοκων κατακερματισμένων δυναμικών και η κατάλυση των παρασυμπαθητικών γαγγλίων τείνουν να εγκαταλειφθούν
Νέες Τεχνολογίες Κατάλυσης
Συνδυασμός των 2 διαθέσιμων τεχνικών (RF – Cryoballoon) είναι η δημιουργία θερμικού μπαλονιού που αποφράσσει με παρόμοιο τρόπο όπως το μπαλόνι κρυοπηξίας τις πνευμονικές φλέβες αλλά τις απομονώνει μέσω χορήγησης κυμάτων ραδιοσυχνοτήτων από πολλαπλά ηλεκτρόδια περιμετρικά στην επιφάνειά του.
Ο επόμενος game changer αναμένεται με ανυπομονησία από το σύνολο των επεμβατικών ηλεκτροφυσιολόγων και αφορά σε πολυπολικούς καθετήρες (κυκλοτερείς, σε σχήμα μαργαρίτας ή μπαλονιού) που χορηγούν παλμικά κύματα υψηλής τάσης (Pulsed Field Ablation – PFA) σε κοντινή σχέση με τον κολπικό ιστό. Το ηλεκτρικό πεδίο προκαλεί διηλεκτρική διάσπαση της μεμβράνης του σαρκολήμματος και επακόλουθο οίδημα. Αυτή η μη αναστρέψιμη ηλεκτροδιήθηση αποτελεί την πλέον υποσχόμενη μη θερμική (όπως ο καυτηριασμός και η κρυοπηξία) τεχνολογία κατάλυσης με ταχεία διατοιχωματική βλάβη των κολπικών κυττάρων και παράλληλα προστατεύει τους γειτονικούς ιστούς (νεύρα, αρτηρίες και λεία μυϊκά και επιθηλιακά κυττάρων του οισοφάγου). Τα πρώτα αποτελέσματα είναι εντυπωσιακά, οι κλινικές μελέτες πολλές και η ιστορία της κατάλυσης κολπικής μαρμαρυγής πιθανά να αλλάξει οριστικά κατεύθυνση.
Θωρακοσκοπική – Χειρουργική Κατάλυση
Σε ασθενείς που υποβάλλονται σε καρδιοχειρουργικές επεμβάσεις, ειδικά σε χειρουργεία μιτροειδούς βαλβίδος, θα πρέπει να εξετάζεται η ταυτόχρονη κατάλυση της ΚΜ, υπολογίζοντας πάντα τα οφέλη από την απουσία των κολπικών αρρυθμιών και τους παράγοντες κινδύνου για επανεμφάνιση ΚΜ (μέγεθος αριστερού κόλπου, διάρκεια αρρυθμίας, ηλικία ασθενούς, νεφρική δυσλειτουργία και άλλοι καρδιαγγειακοί παράγοντες κινδύνου).
Η θωρακοσκοπική – χειρουργική κατάλυση της ΚΜ πρέπει να εξετάζεται σε ασθενείς με συμπτωματική παροξυσμική ή εμμένουσα ΚΜ ανθεκτική στη χορήγηση αντιαρρυθμικής αγωγής και επί αποτυχίας επεμβατικής κατάλυσης, ή ύπαρξης παραγόντων κινδύνου που υποδηλώνουν χαμηλή πιθανότητα διατήρηση φλεβοκομβικού ρυθμού. Η απόφαση πρέπει να λαμβάνεται σε συνεργασία χειρουργών και ηλεκτροφυσιολόγων.
Επιπλοκές
Η κατάλυση ΚΜ είναι μια επεμβατική μέθοδος που στοχεύει σε βελτίωση των συμπτωμάτων σε ασθενείς γενικά χαμηλού καρδιαγγειακού κινδύνου και μικρής ηλικίας, αφού σε αυτές τις περιπτώσεις έχει καλύτερα αποτελέσματα. Το γεγονός της ανάγκης προσπέλασης στον αριστερό κόλπο μέσω διαφραγματοστομίας και των μεγάλης έκτασης διατοιχωματικών βλαβών σε μια καρδιακή κοιλότητα χαμηλών ροών μπορεί να προκαλέσει και σημαντικές επιπλοκές. Εκτός από τις πολύ σπάνιες περιπτώσεις θανάτου, σημαντικότερες επιπλοκές που μπορεί να επηρεάσουν διαχρονικά την επιβίωση είναι το εγκεφαλικό επεισόδιο (1%) και η κολπο-οισοφαγική φίστουλα (<0.5%) ενώ ο καρδιακός επιπωματισμός αν και συμβαίνει στο 1% των περιπτώσεων αντιμετωπίζεται επιτυχώς σε έμπειρα κέντρα. Πρέπει τέλος να λαμβάνουμε υπόψη την πιθανότητα γένεσης ιατρογενών αρρυθμιών, κατά βάση αριστερών κολπικών ταχυκαρδιών – αριστερού κολπικού πτερυγισμού που αντιμετωπίζονται δυσχερέστερα και είναι πλέον συμπτωματικές της ΚΜ.
Συμπέρασμα
Έως τώρα ξέραμε ότι η κατάλυση βελτιώνει μόνο την ποιότητα ζωής των ασθενών και μειώνει τον κίνδυνο για εγκεφαλικό επεισόδιο. Με βάση τις τελευταίες μεγάλες μελέτες γνωρίζουμε ότι στους περισσότερους ασθενείς αλλάζουμε την φυσική ιστορία της νόσου και παρατείνουμε σημαντικά το προσδόκιμό τους. Η ευζωία και η μακροζωία αποτελούν άλλωστε τους θεμελιώδεις στόχους της ιατρικής.
ΒΙΒΛΙΟΓΡΑΦΙΑ
- Hindricks G, Potpara T, Dagres N, et al. 2020 ESC Guidelines for the diagnosis and management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS). European Heart Journal. 2021; 42: 373-498.
- Tsiachris D, Doundoulakis I, Pagkalidou E, et al. Pharmacologic Cardioversion in Patients with Paroxysmal Atrial Fibrillation: A Network Meta-Analysis. Cardiovascular Drugs and Therapy. 2021; 35: 293-308.
- Kirchhof P, Camm AJ, Goette A, et al. Early Rhythm-Control Therapy in Patients with Atrial Fibrillation. New England Journal of Medicine. 2020; 383: 1305-1316.
- Packer DL, Mark DB, Robb RA, et al. Effect of Catheter Ablation vs Antiarrhythmic Drug Therapy on Mortality, Stroke, Bleeding, and Cardiac Arrest Among Patients With Atrial Fibrillation: The CABANA Randomized Clinical Trial. JAMA. 2019; 321: 1261-1274.
- Marrouche NF, Brachmann J, Andresen D, et al. Catheter Ablation for Atrial Fibrillation with Heart Failure. New England Journal of Medicine. 2018; 378: 417-427.
CMJ 2022; 3: 183-191
Επιμέλεια: Δημήτρης Τσιαχρής, Διευθυντής Εργαστηρίου Ηλεκτροφυσιολογίας και Βηματοδότησης, Athens Heart Center, Όμιλος Ιατρικού Αθηνών
