Η συνεχιζόμενη πανδημία της νόσου COVID-19 επέφερε επιπρόσθετες προκλήσεις στα υπάρχοντα συστήματα υγείας και ιδιαίτερα στις δομές με δυνατότητα εκτέλεσης πρωτογενούς διαδερμικής στεφανιαίας παρέμβασης για τους ασθενείς εκείνους που παρουσιάζονται με έμφραγμα με ανάσπαση του διαστήματος ST. Ακόμα και πριν από την πανδημία, οι χρονικοί στόχοι που συνιστούσαν οι κατευθυντήριες οδηγίες ήταν δύσκολο να επιτευχθούν για πολλούς ασθενείς ακόμα και σε χώρες με υψηλό κατά κεφαλή εισόδημα, ενώ παράλληλα είναι γνωστό ότι παρατηρείται αξιοσημείωτη αύξηση της θνητότητας όταν η πρωτογενής διαδερμική στεφανιαία παρέμβαση δεν μπορεί να πραγματοποιηθεί εγκαίρως. Αν και η χρήση της ινωδολυτικής θεραπείας έχει περιορισθεί προοδευτικά τις τελευταίες δεκαετίες σε χώρες με υψηλό εισόδημα, σε περιπτώσεις όπου αναμένεται να υπάρξει καθυστέρηση στην έγκαιρη παροχή πρωτογενούς διαδερμικής στεφανιαίας παρέμβασης, η επιλογή μιας σύγχρονης φαρμακοεπεμβατικής στρατηγικής με χρήση ινωδολυτικών οφείλεται να εξετάζεται. Ο σκοπός αυτής της ανασκόπησης είναι να θίξει το θέμα χρήσης της ινωδόλυσης ως τμήμα μιας σύγχρονης φαρμακοεπεμβατικής προσέγγισης στο διαφαινόμενο πάντα πλαίσιο της τρέχουσας πανδημίας.
Η έγκαιρη αποκατάσταση της στεφανιαίας ροής, τόσο στο επίπεδο των επικαρδιακών αγγείων όσο και σε αυτό της μυκροκυκλοφορίας, αποτελεί τον ακρογωνιαίο λίθο στη θεραπεία του εμφράγματος του μυοκαρδίου με ανάσπαση του ST και αναγκαία συνθήκη στην επιδίωξη της ελαχιστοποίησης της εμφραγματικής ζώνης. Οι τρέχουσες ευρωπαϊκές αλλά και αμερικανικές κατευθυντήριες οδηγίες καταδεικνύουν την πρωτογενή αγγειοπλαστική (pPCI) σαν την προτιμότερη θεραπεία όταν αυτή εκτελείται έγκαιρα και από εξειδικευμένο προσωπικό, καθώς υπό αυτές τις συνθήκες έχει αποδείξει βελτίωση της επιβίωσης και μείωση των επανεμφραγμάτων αλλά και της ενδοκράνιας αιμορραγίας όταν συγκρίθηκε με την ινωδόλυση. Ωστόσο, παρατηρείται μια κατακόρυφη αύξηση της θνητότητας όταν αυτή δεν μπορεί να πραγματοποιηθεί άμεσα.
Σε χώρες μετρίου και χαμηλού κατά κεφαλή εισοδήματος, σχεδόν τα ¾ των ασθενών αντιμετωπίζονται ακόμα και σήμερα με ινωδόλυση. Ακόμα και σε χώρες με υψηλό εισόδημα, τα χρονικά όρια που περιγράφονται στις κατευθυντήριες οδηγίες του AHA/ACC και της ESC είναι δύσκολο να επιτευχθούν και υπολογίζεται πως μόνο το 25%-50% των υποψηφίων ασθενών τελικά θα οδηγηθεί σε pPCI εντός του συνιστώμενου χρόνου . Ως εκ τούτου η αξία της ινωδολυτικής θεραπείας δεν θα πρέπει να παραγνωρίζεται, με γνώμονα την επίτευξη της έγκαιρης μυοκαρδιακής επαναιμάτωσης και της μείωσης του ισχαιμικού χρόνου όταν μια έγκαιρη pPCI δεν είναι εφικτή.
Επιπρόσθετα σε αυτά τα δεδομένα, το ξέσπασμα της τρέχουσας πανδημίας έθεσε νέα εμπόδια στην άμεση διαθεσιμότητα της pPCI. Με αυτά τα δεδομένα λοιπόν το ενδιαφέρον για την ινωδόλυση φαίνεται να έχει αναθερμανθεί καθώς προβάλλεται σαν μια χρήσιμη προσέγγιση με γνώμονα από τη μία την έγκαιρη επαναιμάτωση και από την άλλη την ελαχιστοποίηση της έκθεσης των επαγγελματιών υγείας στον SARS-CoV 2. Βέβαια μια τέτοια προσέγγιση εύλογα εγείρει και τον αντίστοιχο αντίλογο.
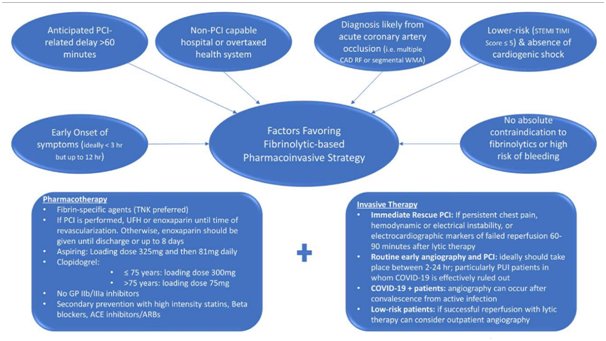
Ινωδόλυση χωρίς προγραμματισμό PCI
Πρόκειται για μια προσέγγιση η οποία επικεντρώνεται στη χορήγηση πλήρους δόσης ινωδολυτικού παράγοντα και διατηρεί το ενδεχόμενο του επείγοντος καθετηριασμού μονάχα για τις περιπτώσεις εκείνες με ενδείξεις αποτυχίας της θεραπείας. Τέτοιες ενδείξεις αποτελούν η επιμονή ή επιδείνωση του στηθαγχικού πόνου, η αιμοδυναμική ή ηλεκτρική αστάθεια καθώς και οι ηλεκτροκαρδιογραφικοί δείκτες αποτυχίας επαναιμάτωσης μετά από 60-90 λεπτά από τη χορήγηση του φαρμάκου. Κλασικούς ηλεκτροκαρδιογραφικούς δείκτες αποτυχίας αποτελούν η επιμονή της ανάσπασης του ST διαστήματος κατά το 50% τουλάχιστον της αρχικής όταν αυτή εντοπίζεται στις απαγωγές του προσθίου τοιχώματος και έως 30% για τις απαγωγές του κατωτέρου τοιχώματος (η εκτίμηση συνήθως αφορά είτε την απαγωγή με τη μέγιστη απόκλιση του ST είτε στο άθροισμα των ανασπάσεων ανά τις απαγωγές).
Φαρμακοεπεμβατική στρατηγική (Pharmacoinvasive Strategy)
Πρόκειται για μια θεραπευτική προσέγγιση της οποία η έναρξη γίνεται στον εξωνοσοκομειακό χώρο ή σε κέντρα χωρίς διαθεσιμότητα πρωτογενούς αγγειοπλαστικής και ολοκληρώνεται σε ένα αιμοδυναμικό εργαστήριο. Ουσιαστικά η διαφορά της σε σχέση με το παλαιότερο πρωτόκολλο της ινωδόλυσης (άμεση μεταφορά σε αιμοδυναμικό εργαστήριο μετά τη χορήγηση του λυτικού φαρμάκου) έγκειται στο χρόνο τέλεσης του καθετηριασμού μετά την ινωδόλυση και στο ότι απαιτεί τη διενέργεια ενός νεόυ ΗΚΓ κατά την άφιξη του ασθενούς στο κέντρο με δυνατότητα καθετηριασμού ώστε να καθορισθεί η επιτυχία της ινωδόλυσης. Το ακριβές χρονικό περιθώριο για την τέλεση του καθετηριασμού σε αυτήν τη στρατηγική δεν προσδιορίζεται, ωστόσο θεωρείται ότι πρέπει να είναι μεταξύ 2 και 24 ωρών από τη χορήγηση του ινοδωλυτικού- σε αντίθεση με τη στρατηγική της υποβοηθούμενης αγγειοπλαστικής (facilitated PCI) κατά την οποία προβλέπεται άμεση μεταφορά και καθετηριασμός του ασθενούς μετά την ινωδόλυση. Η φαρμακοεπεμβατική στρατηγική είναι μια προσέγγιση δοκιμασμένη στη σύγχρονη εποχή με τη διαθεσιμότητα των νεότερων επικαλυμένων ενδοστεφανιαίων προθέσεων καθώς και των ισχυρότερων αναστολέων P2Y12 έχοντας αποδείξει την αποτελεσματικότητα της στο πλαίσιο αυτό. Αυτονόητο είναι το γεγονός πως σε περίπτωση ανεπιτυχούς θρομβόλυσης ο ασθενείς θα πρέπει να οδηγείται άμεσα στο αιμοδυναμικό εργαστήριο, αντίθετα από τις περιπτώσεις με ενδείξεις επαρκούς φαρμακευτικής επαναιμάτωσης όπου προκρίνεται η παράταση του καθετηριασμού. Στην τρέχουσα χαρακτηριζόμενη από τα δεδομένα της πανδημίας εποχή, η παράταση αυτή δύναται να εξασφαλίσει το χρόνο που απαιτείται για τη διενέργεια του ελέγχου για COVID, ειδικά από τη στιγμή που δεν υπάρχει πάντα διαθέσιμο ένα αξιόπιστο ταχύ test.
Αποτελεσματικότητα
Τα βέλτιστα αποτελέσματα επιτυγχάνονται με τη χορήγηση της ινωδολυτικής θεραπείας το συντομότερο δυνατό, κατά προτίμηση εντός 3 έως 6 ωρών από την εκδήλωση των συμπτωμάτων και έως 12 ώρες από αυτήν. Έχει αποδειχθεί πως το κλινικό όφελος μετά την πάροδο 3 ωρών μειώνεται δραστικά. Κάτι αντίστοιχο ισχύει και για το προσδοκώμενο όφελος της αγγειοπλαστικής, ωστόσο η σημασία μιας έγκαιρης παρέμβασης ίσως να είναι ςπροφανέστερη στην περίπτωση της ινωδόλυσης σε ότι αφορά τη διάσωση μυοκαρδιακού ιστού.
Ινωδολυτική θεραπεία δεν θα πρέπει να χορηγείται σε ασθενείς οι οποίοι προσέρχονται σε διάστημα μεγαλύτερο των 12 ωρών από την έναρξη των συμπτωμάτων, καθώς η αποτελεσματικότητα της εκεί δεν έχει αποδειχθεί.
Ωστόσο η χορήγηση μιας τέτοιας θεραπείας ακόμα επι συμπτωματολογίας άνω των 12 ωρών ενδέχεται να είναι λογική σε περιπτώσεις με εμμένον στηθαγχικό ενόχλημα ή ενδείξεις συνεχιζόμενης ισχαιμίας. Τυχαιοποιημένες μελέτες και μετα-αναλύσεις έχουν αποδείξει πως ο συνδυασμός ινωδόλυσης και πρώιμα προγραμματισμένης στεφανιαίας παρέμβασης (2-24 ώρες) συνδέεται με σημαντικά καλύτερα αποτελέσματα από τη συντηρητική μόνο αντιμετώπιση. Η ινωδόλυση αποκαθιστά τη στεφανιαία ροή (κατά TIMI ΙΙΙ) μόνο στο 54% των σχετιζόμενων με το έμφραγμα στεφανιαίων αρτηριών (Infarct-related artery) σε σχέση με το 86%-89% που επιτυγχάνει η αγγειοπλαστική. Είναι προφανές πως τα κλινικά οφέλη της ινωδόλυσης είναι περισσότερο έκδηλα στις περιπτώσεις με αποκατάσταση ροής βαθμού ΙΙΙ κατά ΤΙΜΙ. Ωστόσο ο κίνδυνος εκ νέου απόφραξης του αγγείου υπολογίζεται στο ~13%, ποσοστό το οποίο βέβαια πέφτει σημαντικά αν ακολουθήσει αγγειοπλαστική παρέμβαση. Η φαρμακοεπεμβατική προσέγγιση επιχειρεί να άρει ως ένα βαθμό τους περιορισμούς αυτούς, καθώς επιτυγχάνει ταχύτερη αποκατάσταση των διαταραχών του ST διαστήματος σε σχέση με την καθυστερημένη μόνη πρωτογενή αγγειοπλαστική παρέμβαση.
Η TRANSFER-AMI (Trial of Routine Angioplasty and Stenting After Fibrinolysis
to Enhance Reperfusion in Acute Myocardial Infarction) αποτελεί τη μεγαλύτερη μελέτη πάνω στη φαρμακοεπεμβατική προσέγγιση. Σε αυτήν, όλοι οι ασθενείς με STEMI έλαβαν ΤΝΚ (τενεκτεπλάση), ασπιρίνη, κλοπιδογρέλη και είτε κλασική ηπαρίνη είτε ενοξαπαρίνη (σε κέντρα χωρίς δυνατότητα πρωτογενούς αγγειοπλαστικής). Στη συνέχεια οι μελετητές προχώρησαν σε τυχαιοποίηση σε συντηρητική περαιτέρω αντιμετώπιση ή σε φαρμακοεπεμβατική στρατηγική (αγγειοπλαστική διάσωσης γινόταν σε όσους εμφάνιζαν ενδείξεις αποτυχημένης θρομβόλυσης) κατά την οποία οι ασθενείς μετά την ινωδόλυση μεταφέρονταν σε κέντρο με δυνατότητα πρωτογενούς αγγειοπλαστικής παρέμβασης. Η τελευταία προσέγγιση εμφάνισε σημαντικά καλύτερα αποτελέσματα στο σύνθετο καταληκτικό σημείο των μειζόνων καρδιαγγειακών συμβάντων στις 30 ημέρες συγκρινόμενη με τη συντηρητική θεραπεία (11% έναντι 17.2%, P=0.004). Τη διαφοροποίηση αυτή στο σύνθετο καταληκτικό καθόρισαν οι περιπτώσεις επανεμφράγματος και υποτροπής της ισχαιμίας. Αντίθετα η καρδιογενής καταπληξία και ο θάνατος ήταν συχνότερα στο σκέλος της φαρμακοεπεμβατικής. Δεν παρατηρήθηκε διαφοροποίηση στις μείζονες κατά ΤΙΜΙ αιμορραγίες (7.4% έναντι 9.0%, P=0.34).
Πιο πρόσφατα, η μελέτη STREAM (Strategic Reperfusion
Early After Myocardial Infarction) προχώρησε σε σύγκριση της φαρμακοεπεμβατικής αντιμετώπισης με την πρωτογενή αγγειοπλαστική. Στην ομάδα της φαρμακοεπεμβατικής προσέγγισης εντάχθηκαν 1892 ασθενείς με STEMI και προσέλευση εντός τριώρου από την εκδήλωση των συμπτωμάτων, οι οποίοι όμως δεν μπορούσαν να υποβληθούν σε αγγειοπλαστική έγκαιρα. Η ομάδα αυτή έλαβε ΤΝΚ, ασπιρίνη, κλοπιδογρέλη και ενοξαπαρίνη με τη στεφανιογραφία να ακολουθεί σε 6 έως 24 ώρες (μέσος χρόνος 17 ώρες). Βέβαια αγγειοπλαστική διάσωσης προσφερόταν σε ασθενείς με ανεπιτυχή ινωδόλυση (36% των ασθενών). Το διάστημα από την έναρξη των συμπτωμάτων μέχρι την επαναιμάτωση ήταν βραχύτερο στην ομάδα της φαρμακοεπέμβασης (100 λεπτά έναντι 178 στην ομάδα της αγγειοπλαστικής, P<0.0001). Δεν παρατηρήθηκε διαφορά στα μείζονα καρδιαγγειακά συμβάντα στις 30 ημέρες (12.4% έναντι 14.3%, P=0.21). Τα ποσοστά ενδοκράνιας αιμορραγίας (ICH) βρέθηκαν υψηλότερα στην ομάδα της φαρμακοεπεμβατικής προσέγγισης (1.0% έναντι 0.2%, P=0.04). Αξίζει να σημειωθεί πως μετά τους πρώτους 400 ασθενείς το πρωτόκολλο της μελέτης τροποποιήθηκε με τη χορήγηση πλέον μισής δόσης τενεκτεπλάσης για τους άνω των 75 ετών. Από εκεί και μετά δε σημειώθηκε άλλη περίπτωση ενδοκράνιας αιμορραγίας σε ασθενή άνω των 75 ετών και τα ποσοστά εξισώθηκαν μεταξύ των δυο ομάδων (0.5% έναντι 0.3%, P=0.45). Συνάγεται λοιπόν το συμπέρασμα πως η ινωδολυτική αγωγή διατηρεί τη θέση της στη σύγχρονη θεραπευτική, ιδιαίτερα εφόσον ο εκτιμώμενος χρόνος καθετηριασμού είναι μακρύς και το ινωδολυτικό μπορεί να χορηγηθεί έγκαιρα.
Επιπρόσθετα μια μικρή μελέτη από την Κίνα έδειξε πως σε ασθενείς χαμηλού κινδύνου <75 ετών η φαρμακοεπεμβατική προσέγγιση με χορήγηση μισής δόσης αλτεπλάσης πέτυχε ικανοποιητικότερη επαναιμάτωση σε σύγκριση με την πρωτογενή αγγειοπλαστική.
Μελέτες παρατήρησης μεγάλου όγκου δεδομένων από τον πραγματικό κόσμο και μάλιστα με μακροπρόθεσμη παρακολούθηση ανέδειξαν παρόμοια αποτελεσματικότητα και ασφάλεια μεταξύ των δύο μεθόδων.
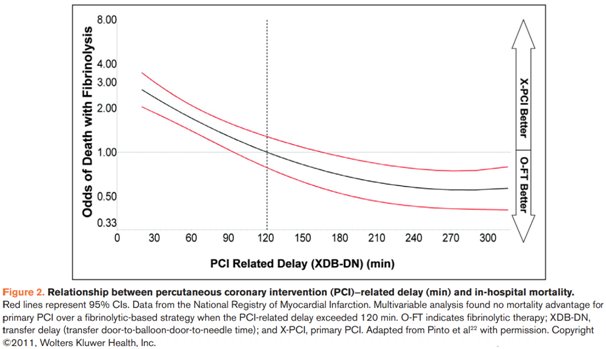
Η φαρμακοεπεμβατική προσέγγιση προτείνεται στις τρέχουσες κατευθυντήριες οδηγίες στις περιπτώσεις εκείνες στις οποίες ο εκτιμώμενος χρόνος που παρεμβάλλεται μεταξύ της διάγνωσης του STEMI και του καθετηριασμού, υπερβαίνει τα 120 λεπτά. Η στρατηγική αυτή ενδέχεται να βρίσκει περαιτέρω εφαρμογές και στην τρέχουσα πανδημία, για τους λόγους που αναλύθηκαν νωρίτερα. Οι ασθενείς λοιπόν οι οποίοι έχουν ήδη λάβει το ινωδολυτικό, μπορούν να υποβληθούν στον καθετηριασμό όταν ο έλεγχος για COVID-19 αποβεί αρνητικός. Ο στόχος, για τους ασθενείς με επιτυχή ινωδόλυση πάντα,είναι να υποβάλλονται σε αγγειογραφία εντός 24 ωρών. Εκείνοι τώρα οι οποίοι βρίσκονται θετικοί, δύνανται να υποβληθούν σε καθετηριασμό μόλις αναρρώσουν από την οξεία φάση της λοίμωξης, δεδομένης μάλιστα της υψηλής ενδονοσοκομειακής θνητότητας που εμφανίζουν αυτοί οι ασθενείς-ιδιαίτερα οι διασωληνωμένοι.
Ασφάλεια
Συνολικά, στις μελέτες που αφορούν την ινωδολυτική μόνη αλλά και τη συνδυασμένη φαρμακοεπεμβατική προσέγγιση, το ποσοστό μειζόνων αιμορραγιών που απαιτούν μετάγγιση αίματος κυμαίνεται από 1% έως 12%. Υψηλότερο κίνδυνο εμφανίζουν οι ηλικιωμένοι, οι ελιποβαρείς, οι γυναίκες και οι ασθενείς της μαύρης φυλής.
Στις μελέτες όπου έγινε χρήση του πλέον σύγχρονου ινωδολυτικού παράγοντα τενεκτεπλάση, τα αντίστοιχα ποσοστά κυμάνθηκαν μεταξύ 1.1% και 8%. Τα μείζονα εγκεφαλικά συμβάντα είχαν συχνότητα εμφάνισης 1.4% και 1.7% με τις ενδοκράνιες αιμορραγίες να αντιστοιχούν στο 0.4% έως 1.0% αυτών, χωρίς να παρατηρείται σημαντική διαφοροποίηση μεταξύ των ινωδολυτικών που χρησιμοποιήθηκαν. Όπως αναφέρθηκε νωρίτερα μάλιστα, στη μελέτη STREAM δεν παρατηρήθηκαν περιπτώσεις ενδοκράνιας αιμορραγίας σε ασθενείς άνω των 75 ετών οι οποίοι έλαβαν τη μισή δόση τενεκτεπλάσης από την προβλεπόμενη.
Ινωδολυτικοί παράγοντες
Οι ειδικοί για το ινώδες παράγοντες αλτεπλάση, ρετεπλάση και τενεκτεπλάση προσφέρουν υψηλή αποτελεσματικότητα και «αποδεκτό» κίνδυνο, ειδικά σε σύγκριση με το αντίστοιχο προφίλ της στρεπτοκινάσης. Παρόλα αυτά, η φθηνότερη και μη-ειδική για το ινώδες στρεπτοκινάση παραμένει ο ευρύτερα χρησιμοποιούμενος ινωδολυτικός παράγοντας σε παγκόσμιο επίπεδο. Η στρεπτοκινάση σαν μη ειδικός παράγοντας ενεργοποιεί τόσο το ινώδες όσο και το πλασμινογόνο . Αποτελέσματα της χρήσης της στο πλαίσιο μιας φαρμακοεπεμβατικής στρατηγικής έχουν αναφερθεί από μελέτες παρατήρησης αλλά όχι από τυχαιοποιημένες. Λόγω της μη εκλεκτικότητας της εκτιμάται ότι προκαλεί ισχυρότερη ενεργοποίηση των αιμοπεταλίων συγκριτικά με τους πλέον εκλεκτικούς παράγοντες.
Η αποτελεματικότητα της τενεκτεπλάσης έχει εκτιμηθεί στις ομάδες φαρμακοεπεμβατικής θεραπείας τόσο στην TRANSFER-AMI όσο και στη STREAM.
Επιλογή ασθενών
Εκτιμώμενη χρονική καθυστέρηση του καθετηριασμού
Το ακριβές χρονικό κατώφλι παρέμβασης πέρα του οποίου χάνονται τα πλεονεκτήματα της αγγειοπλαστικής έναντι της ινωδόλυσης παραμένει ασαφές. Δεν υπάρχει αφοσιωμένη σε αυτό το ερώτημα μελέτη και τα επιμέρους δεδομένα που παρουσιάζονται από τις υπάρχουσες ανακοινώσεις εμφανίζουν σημαντική ετερογένεια. Οι κατευθυντήριες οδηγίες έχουν επιχειρήσει την απλούστευση αυτού του ζητήματος και προτείνουν την ινωδόλυση όταν εκτιμάται ότι ο χρόνος μέχρι τον καθετηριασμό υπερβαίνει τα 120 λεπτά. Αυτός ο χρονικός στόχος έχει αποδειχθεί αρκετά δύσκολο να επιτευχθεί στον πραγματικό κόσμο τόσο στην Ευρώπη όσο και στις ΗΠΑ αλλά και σε άλλες χώρες με υψηλό κατά κεφαλή εισόδημα.
Ωστόσο η τρέχουσα πανδημία έθεσε και νέες προκλήσεις σε αυτό το ζήτημα. Στις ήδη γνωστές καθυστερήσεις των συστημάτων λοιπόν πλέον προστίθενται και εκείνες που σχετίζονται με την ανάγκη ελέγχου των ασθενών για COVID-19, τη χρήση του ατομικού προστατευτικού εξοπλισμού από το προσωπικό των εργαστηρίων αλλά και τον κατάλληλο καθαρισμό των εργαστηρίων μετά από τη φιλοξενία θετικού ή ύποπτου ασθενή.
Στις καθυστερήσεις του συστήματος ανήκουν και εκείνες που έχουν να κάνουν με τη μεταφορά ασθενούς ο οποίος παρουσιάζεται σε κέντρο χωρίς τη δυνατότητα πρωτογενούς παρέμβασης καθώς και εκείνες που απορρέουν από τη μη προνοσοκομειακή ενεργοποίηση του αιμοδυναμικού εργαστηρίου όπως περιγράφεται από το προτεινόμενο από τις κατευθυντήριες οδηγίες πρωτόκολλο για τα STEMI. Ένα ποσοστό ασθενών βέβαια θα προσέλθει στο νοσοκομείο με ίδιο μέσο. Στοιχεία από το Hong Kong αποκαλύπτουν πως από το ξέσπασμα της πανδημίας ο μέσος χρόνος από την εμφάνιση του ασθενούς έως ότου να επιτευχθεί ο καθετηριασμός έχει αυξηθεί από τα 85 στα 110 λεπτά, περιορίζοντας δυνητικά τα οφέλη της πρωτογενούς αγγειοπλαστικής έναντι της ινωδόλυσης. Στις ΗΠΑ όπου η πρωτογενής αγγειοπλαστική παρέμβαση αποτελεί τον κανόνα για τα STEMI, δεν είναι λίγες οι επιστημονικές κοινότητες οι οποίες έχουν τοποθετηθεί υπέρ της ινωδόλυσης σαν εναλλακτική σε χαμηλού κινδύνου ασθενείς με STEMI.
Έναρξη των συμπτωμάτων
Η επιτυχία της ινωδολυτικής θεραπείας εναπόκειται ισχυρά στην έγκαιρη χορήγηση της, ιδανικά κατά το πρώτο τρίωρο από την έναρξη των συμπτωμάτων και όχι αργότερα από το δωδεκάωρο. Με τις παρούσες συνθήκες το χρονικό σημείο στο οποίο οι ασθενείς παρουσιάζονται στις δομές υγείας ενδέχεται να παραταθεί, όπως έχει παρατηρηθεί και στο Hong Kong όπου ο μέσος χρόνος που μεσολαβεί μέχρι την αναζήτηση ιατρικής βοήθειας τετραπλασιάστηκε εν μέσω πανδημίας (από τα 82,5 στα 318 λεπτά). Είναι γνωστό βέβαια πως σε όσους παρουσιάζονται πέρα του 12ώρου, προκρίνεται η πρωτογενής αγγειοπλαστική.
Ασθενείς υψηλού κινδύνου
Με βάση τα ισχυρά δεδομένα που υπάρχουν υπέρ της χρήσης της πρωτογενούς αγγειοπλαστικής στους ασθενείς με καρδιογενή καταπληξία, αυτή οφείλει να είναι και η προτιμητέα αντιμετώπιση τους. Επίσης το προσδοκόμενο όφελος της πρωτογενούς αγγειοπλαστικής ενδέχεται να είναι μεγαλύτερο σε ασθενείς με υψηλή εκτιμόμενη θνητότητα όπως αυτή προκύπτει από τα διάφορα μοντέλα εκτίμησης κινδύνου (πχ TIMI risk score).
Αντίστροφα, η ινωδόλυση φαίνεται να παρουσιάζει συνεπή οφέλη στους χαμηλού κινδύνου ασθενείς, οι οποίοι βέβαια αφορούν και μεγάλο όγκο περιστατικών. Σε αυτούς τα οφέλη της πρωτογενούς αγγειοπλαστικής είναι λιγότερο έκδηλα, ιδιαίτερα σε σύγκριση με την εφαρμογή μιας φαρμακοεπεμβατικής θεραπείας όταν ο χρόνος μέχρι τον καθετηριασμό αναμένεται να είναι παρατεταμένος. Στη μελέτη DANAMI-2 δεν βρέθηκαν διαφορές στην τριετία μεταξύ των ασθενών που αντιμετωπίσθηκαν με ινωδόλυση ή πρωτογενή αγγειοπλαστική και εμφάνιζαν TIMI score από 0 έως 4 (~75% του συνόλου).
Ηλικία
Δεν υπάρχει απόλυτη αντένδειξη στη χορήγηση ινωδολυτικών με βάση την ηλικία. Αν και η ηλικία σχετίζεται με τον κίνδυνο εμφάνισης ενδοκράνιας αιμορραγίας, η συχνότητα αυτής της ανεπιθύμητης ενέργειας παραμένει χαμηλή ενώ από την άλλη η χρήση της φαρμακοεπεμβατικής προσέγγισης στους ηλικιωμένους φαίνεται να διατηρεί σημαντικά οφέλη. Το 2022 αναμένεται να ολοκληρωθεί η μελέτη STREAM-2 η οποία σκοπεύει στο να αποσαφηνίσει την αποτελεσματικότητα της φαρμακοεπεμβατικής μεθόδου σε ασθενείς άνω τω 60 ετών.
Διαγνωστική ασάφεια
Η αντιμετώπιση ασθενούς με STEMI με τη χορήγηση ινωδολυτικών ενέχει το ρίσκο της διαγνωστικής αστοχίας καθώς είναι ευρέως γνωστές οι περιπτώσεις άλλων παθολογιών οι οποίες μιμούνται το STEMI (πχ μυοκαρδίτιδα, περικαρδίτιδα, Takotsubo, σπασμός στεφανιαίου αγγείου, διαταραχές του ΚΝΣ κλπ). Έχουν αναφερθεί περιπτώσεις ασθενών με COVID-19 που παρουσιάζονται με θωρακικό άλγος και ανάσπαση του ST διαστήματος, των οποίων ωστόσο ο στεφανιογραφικός έλεγχος να αναδεικνύει βατά επικαρδιακά στεφανιαία αγγεία και απουσία ένοχης βλάβης. Σε μια αντίστοιχη σειρά από τη Νεα Υόρκη, από τους 18 ασθενείς με COVID-19 και την παραπάνω κλινική εικόνα οι 9 υποβλήθηκαν σε στεφανιογραφία και από αυτούς οι 6 βρέθηκαν με στεφανιαία απόφραξη. Επομένως σε περιπτώσεις διαγνωστικής αμφιβολίας, ο πρωτογενής καθετηριασμός θα πρέπει να προτιμάται της ινωδόλυσης ώστε να μην εκτίθεται ο ασθενής σε επιπρόσθετο κίνδυνο χωρίς αναμενόμενο όφελος.
Συμπεράσματα
Η χρήση των ινωδολυτικών έχει προοδευτικά περιορισθεί τις τελευταίες δεκαετίες. Ωστόσο παραμένει ένας σημαντικός αριθμός ασθενών ακόμα και στις ανεπτυγμένες χώρες οι οποίοι λαμβάνουν τη συγκεκριμένη θεραπεία εφόσον αναμένεται η πρόσβαση τους σε αιμοδυναμικό εργαστήριο να υπερβαίνει τα 120 λεπτά. Το ξέσπασμα της πανδημίας COVID-19 επέτεινε το πρόβλημα και εκτιμάται πως θα συνεχίσει να έχει παρόμοια-αν όχι εντονότερη- επίδραση από τη στιγμή που όχι μόνο επιμένει αλλά αναμένεται και το δεύτερο κύμα της νόσου. Στις περιπτώσεις λοιπόν στις οποίες η διαθεσιμότητα πρωτογενούς αγγειοπλαστικής εκτιμάται -πέραν του ανεκτού- χρονοβόρα, η φαρμακοεπεμβατική προσέγγιση φαίνεται να αποτελεί μια αξιόλογη και θελκτική εναλλακτική λύση η οποία ενδέχεται να οδηγήσει σε πρωιμότερη επαναιμάτωση. Η αποτελεσματικότητα της φαίνεται να ενισχύεται με την έγκαιρη χορήγηση της στους χαμηλού κινδύνου ασθενείς και προφανώς στους μη ευρισκόμενους σε καρδιογενή καταπληξία και βέβαια χωρίς αντένδειξη σε αυτή. Η νόσος COVID-19 κατέστησε εμφανές πως μια καθολική πολιτική πρωτογενούς αγγειοπλαστικής για όλους τους ασθενείς με STEMI εμφανίζει αντικειμενικές δυσκολίες. Επιπλέον η χρήση της ινωδόλυσης στο πλαίσιο μιας φαρμακοεπεμβατικής στρατηγικής εμφανίζει ιδιαίτερα οφέλη στα υπερφορτωμένα συστήματα υγείας τα οποία επιβαρύνονται με επιπρόσθετες καθυστερήσεις στη διακίνηση των ασθενών προς την κατεύθυνση της πρωτογενούς αγγειοπλαστικής λόγω COVID-19. Σημειώνεται πως ακόμα και για τα κέντρα εκείνα τα οποία επιλέγουν να συνεχίσουν την τέλεση πρωτογενούς αγγειοπλαστικής σαν προεπιλογή κατά τη διάρκεια της πανδημίας, η φαρμακοεπεμβατική διατηρεί τη σημασία της σε περιπτώσεις έστω παροδικής έλλειψης των κατάλληλων μέσων ατομικής προστασίας, ιδιαίτερα όταν το προφίλ των ασθενών ευνοεί τα οφέλη της ινωδόλυσης.
Επιμέλεια-Συγγραφή: Δημήτρης Λεμπιδάκης, Επικουρικός Επιμελητής Καρδιολογικής Κλινικής, Πανεπιστημιακό Γενικό Νοσοκομείο Ηρακλείου
