Γενικόλογες και χιλιοειπωμένες διαπιστώσεις και προτάσεις για το σύστημα υγείας περιλαμβάνει η τελική έκθεση της επιτροπής Πισσαρίδη, που είναι πλέον στα χέρια του Πρωθυπουργού. Για πολλοστή φορά, καταγράφονται οι χρόνιες αδυναμίες και προτείνονται λύσεις, όπως η ανάπτυξη της πρωτοβάθμιας φροντίδας και ο ψηφιακός μετασχηματισμός.
Η τελική έκθεση περιλαμβάνει 244 σελίδες, από τις οποίες μόλις 7 αφορούν τον τομέα της υγείας (σελίδες 88-95). Αν λάβουμε υπόψη μας ότι η έκθεση έχει ως αντικείμενο την Ανάπτυξη της Ελληνικής Οικονομίας και πως σε καμία χώρα του κόσμου δεν υφίσταται οικονομική ανάπτυξη χωρίς ενίσχυση των δαπανών υγείας, μπορούμε να πούμε ότι η επιτροπή δεν έδειξε το ενδιαφέρον που έπρεπε στην Υγεία

Ας δούμε όμως το πλήρες κείμενο που αφορά την υγεία:
Εισαγωγή
Σκοπός ενός συστήματος υγείας είναι η αντιμετώπιση των αναγκών του πληθυσμού σε όλο το σχετικό φάσμα φροντίδας, δηλαδή προστασία-πρόληψη, θεραπεία και αποκατάσταση. Ένα ισχυρό σύστημα υγείας αποτελεί κρίσιμο παράγοντα συνολικά για την ευημερία των πολιτών.
Η σημασία του συστήματος υγείας, καθώς και του τομέα υγείας γενικότερα (περιλαμβάνοντας την παραγωγή ιατρικού και φαρμακευτικού υλικού), αυξάνεται παγκοσμίως σε συνάρτηση με την επιμήκυνση του προσδόκιμου ζωής και την έντονη επιστημονική και τεχνολογική πρόοδο. Στην πλευρά της δαπάνης, δημόσιας και ιδιωτικής, είναι κρίσιμο να υπάρχει αποτελεσματική στόχευση. Στην πλευρά της παραγωγής, ο τομέας προσφέρεται για επενδύσεις, έρευνα και καινοτομία, που οδηγούν και σε σημαντικές εξαγωγές ή υποκατάσταση εισαγωγών.
Με την πανδημία COVID-19, ο τομέας υγείας τέθηκε στο κέντρο του ενδιαφέροντος. Η κρίση ανέδειξε την ανάγκη προστασίας της δημόσιας υγείας και διασφάλισης επάρκειας φαρμάκων, υλικών και υποδομών, αλλά και την ανάγκη προώθησης της έρευνας και ανάπτυξης νέων εμβολίων, διαγνωστικών εξετάσεων και θεραπειών. Η κρίση δημιουργεί και σημαντικές ευκαιρίες για τον τομέα υγείας στην Ελλάδα και κυρίως τις εξαγωγικές επιχειρήσεις.
Στο σύστημα υγείας στην Ελλάδα προσφέρει υπηρεσίες ένας ιδιαίτερα μεγάλος αριθμός ιατρών, πολλοί από τους οποίους έχουν υψηλή επιστημονική κατάρτιση. Η πρόσβαση στο σύστημα είναι σχετικά ανοικτή. Όμως, το σύστημα χαρακτηρίζεται από ανομοιογενή ποιότητα και δεν δημιουργεί κατάλληλα κίνητρα σε όσους εμπλέκονται. Μεγάλο μέρος της δαπάνης γίνεται, τυπικά ή άτυπα, απευθείας από τα νοικοκυριά εκτός δημόσιας ή ιδιωτικής ασφαλιστικής κάλυψης. Αν και η συνολική δημόσια δαπάνη περιορίστηκε σημαντικά κατά τη διάρκεια της δεκαετούς κρίσης, μετά τη μεγάλη αύξησή της πριν την κρίση, η δομή της, όπως και αυτή του συστήματος υγείας γενικότερα, θα πρέπει να βελτιωθεί αλλιώς θα επικρατήσει η τάση για μείωση της ποιότητας των υπηρεσιών και αύξηση του κόστους.
Δημόσια και ιδιωτική δαπάνη
Το σύστημα υγείας στην Ελλάδα διαφέρει από τα περισσότερα στην Ευρώπη ως προς το μείγμα της δημόσιας και ιδιωτικής δαπάνης (Διάγραμμα 4.14). Tο ποσοστό της δημόσιας δαπάνης (φορολογία και κοινωνική ασφάλιση) είναι σχετικά χαμηλό (60%), ενώ αυτό της ιδιωτικής δαπάνης είναι υψηλό (40%).
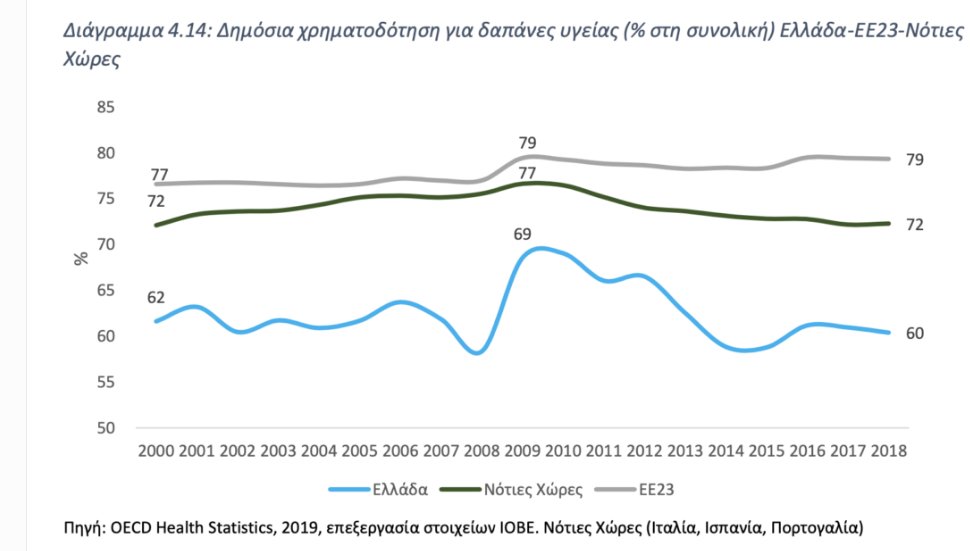
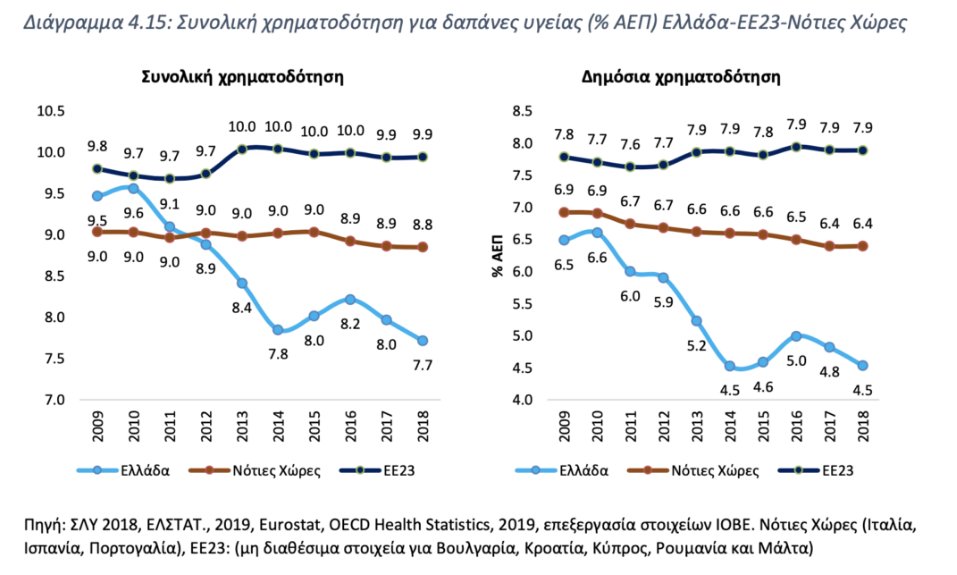
Η κρίση της προηγούμενης δεκαετίας, επηρέασε έντονα αρνητικά τη δημόσια δαπάνη στην υγεία. Η συνολική δαπάνη (δημόσια και ιδιωτική) έχει υποχωρήσει στο 7,7% του ΑΕΠ (2018) έναντι 9,9% κατά μέσο όρο στην ΕΕ, ενώ η δημόσια δαπάνη έχει υποχωρήσει στο 4,5% έναντι 7,9% στην ΕΕ (Διάγραμμα 4.15). Η συνολική κατά κεφαλήν δαπάνη υγείας στην Ελλάδα διαμορφώθηκε στα €1.327 το 2018, έναντι €2.027 το 2009, ενώ η δημόσια κατά κεφαλήν δαπάνη υγείας στην Ελλάδα υποχώρησε κατά 43,9% μεταξύ 2009 και 2018, όπου και διαμορφώθηκε στα €779.
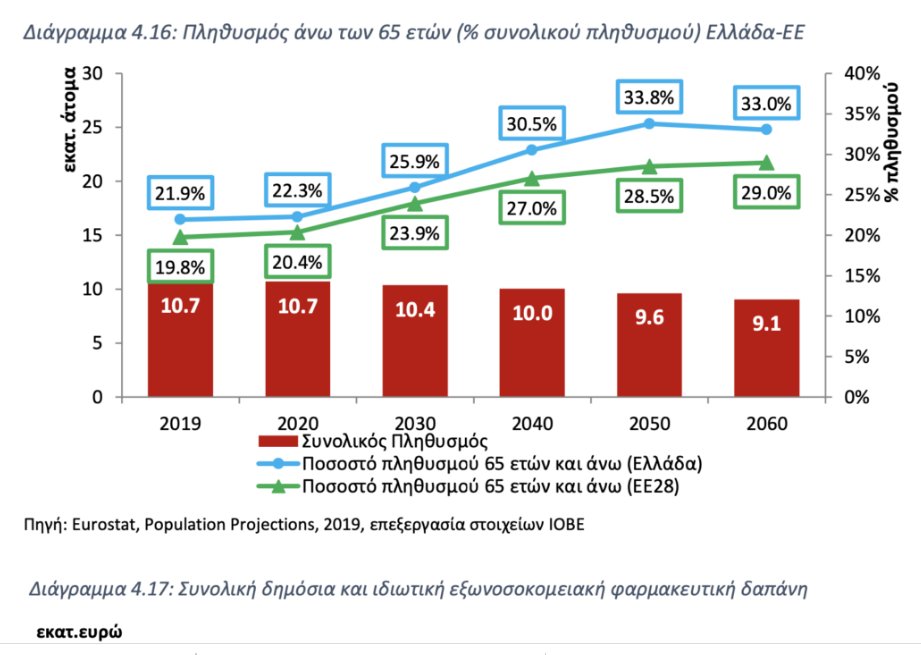
Μεσοπρόθεσμα, υπάρχουν για το σύστημα υγείας πρόσθετες προκλήσεις.48 Το αρνητικό πρόσημο φυσικής μεταβολής (γεννήσεις – θάνατοι), η γήρανση του πληθυσμού (από 21,9% άνω των 65 το 2018 στο 36,5% το 2050), η αύξηση του προσδόκιμου επιβίωσης (81,4 έτη στην Ελλάδα το 2017, υψηλότερα από τον μέσο όρο των χωρών της ΕΕ που είναι 80,9 έτη) και η αύξηση του αριθμού ασθενών με σοβαρές και χρόνιες παθήσεις, διαμορφώνουν ένα περιβάλλον με αυξανόμενες πιέσεις. Παρόμοιες πιέσεις αντιμετωπίζουν και άλλες ευρωπαϊκές χώρες (Διάγραμμα 4.16).
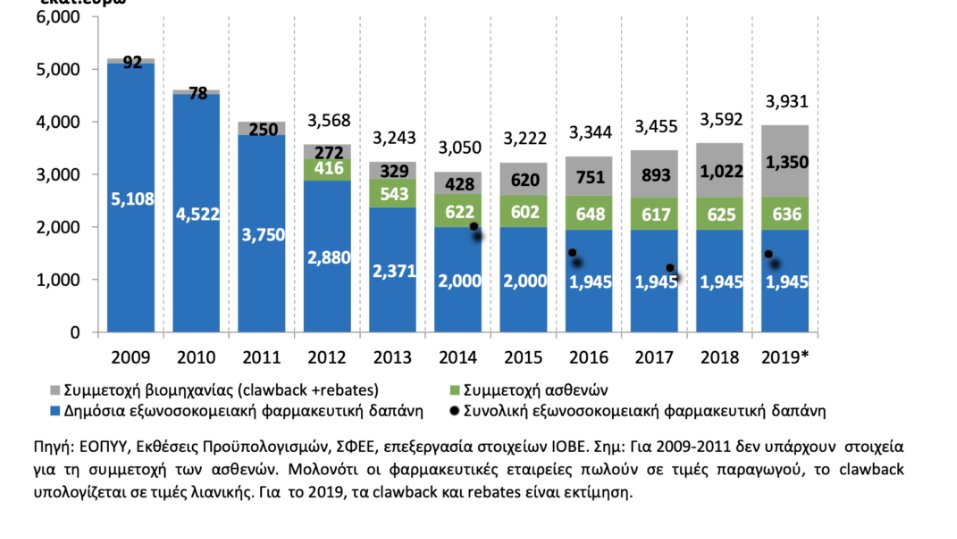
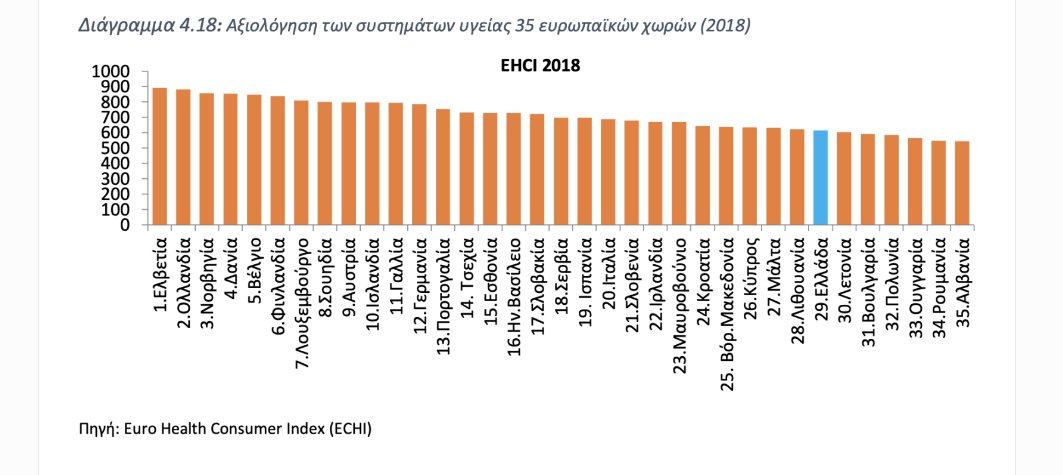
Κατά τη δεκαετή κρίση, ιδιαίτερα μεγάλη μείωση, κατά 62%, υπέστη και η δημόσια εξωνοσοκομειακή φαρμακευτική δαπάνη. Μεγάλο μέρος της δαπάνης αυτής μετατοπίστηκε στους ασθενείς αλλά και στον φαρμακευτικό κλάδο μέσω των υποχρεωτικών επιστροφών (clawback και rebate) που αυτός καταβάλλει. Αντίστοιχες ισχυρές τάσεις μείωσης καταγράφηκαν και στη δημόσια νοσοκομειακή φαρμακευτική δαπάνη. Όπως δείχνει το Διάγραμμα 4.18, και επεξηγείται στη συνέχεια της ενότητας, το σημερινό σύστημα δεν είναι διατηρήσιμο και χρήζει άμεσης αναπροσαρμογής.
Λειτουργικά χαρακτηριστικά
Σύμφωνα με τα στοιχεία της αξιολόγησης συστημάτων υγείας 35 χωρών από το Euro Health Consumer Index (ECHI), η Ελλάδα το 2018 κατείχε την 29η θέση με 615 βαθμούς (άριστα οι 1.000 βαθμοί), ενώ το 2012 κατείχε την 22η θέση (Διάγραμμα 4.18). Στις επιμέρους επιδόσεις, υψηλή βαθμολογία επιτυγχάνεται σε πεδία όπως η άμεση πρόσβαση σε γιατρούς, η μείωση της θνησιμότητας από εγκεφαλικά, ο παιδικός εμβολιασμός, η μειωμένη συχνότητα υπερτασικών και η μέτρια κατανάλωση αλκοόλ.
Αντίθετα, χαμηλή επίδοση επιτυγχάνεται σε πεδία όπως η πληροφόρηση και τα δικαιώματα των ασθενών, οι οικογενειακοί γιατροί, οι λίστες αναμονής στους καρκινοπαθείς, οι μεταμοσχεύσεις, οι άτυπες πληρωμές, το κάπνισμα, η έλλειψη φυσικής άσκησης, οι θάνατοι από τροχαία, η καθυστερημένη εισαγωγή καινοτόμων φαρμάκων και η υψηλή κατανάλωση αντιβιοτικών.
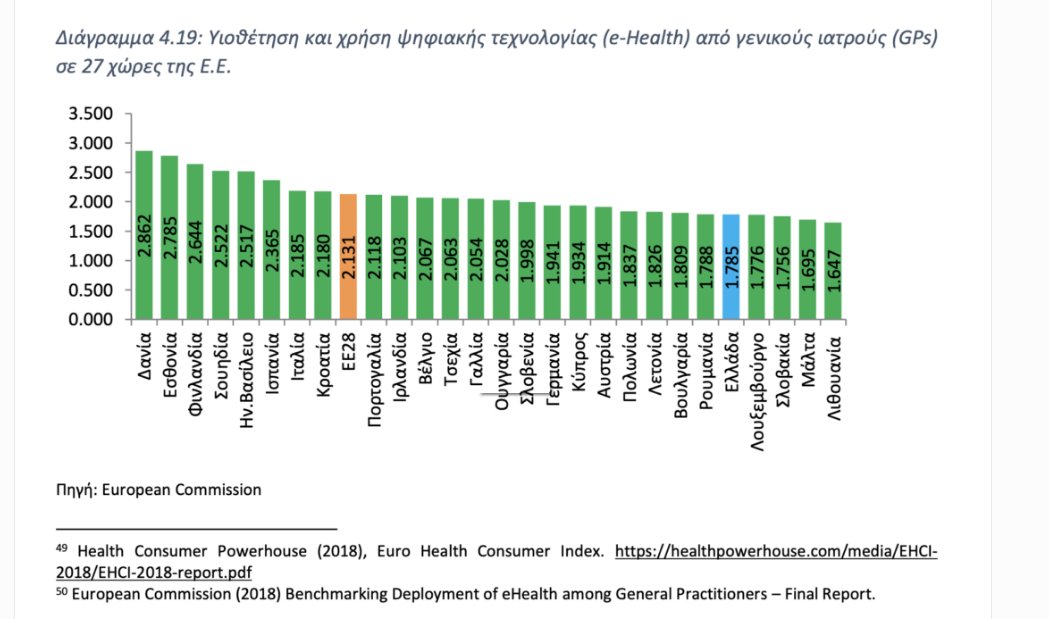
Σημαντικά συμπεράσματα εξάγονται και από έρευνα της Ευρωπαϊκής Επιτροπής (DG Connect) το 2018, που εξετάζει την υιοθέτηση και χρήση ψηφιακής τεχνολογίας (e-Health) από τους γενικούς γιατρούς (GPs) στην πρωτοβάθμια φροντίδα υγείας (Δείκτης eHealth adoption). Στην έρευνα εξετάζονται τέσσερις διακριτές περιοχές:
α) χρήση Ηλεκτρονικού Φακέλου Υγείας, (Electronic Health Records – EΗR),
β) υιοθέτηση της ανταλλαγής πληροφοριών για την υγεία (Health Information Exchange),
γ) υιοθέτηση Τηλεϊατρικής και
δ) υιοθέτηση Προσωπικού Φακέλου Υγείας (Personal Health Record Adoption).
Στη βάση των αποτελεσμάτων σε κάθε περιοχή, δημιουργείται ένας συνολικός δείκτης για την υιοθέτηση της ψηφιακής υγείας. Η Ελλάδα κατατάσσεται στην 23η θέση μεταξύ 27 χωρών της ΕΕ με 1.785 μονάδες (Διάγραμμα 4.19).
Η φαρμακοβιομηχανία αποτελεί έναν σημαντικό κλάδο της ελληνικής οικονομίας. Έχει αξιόλογη παραγωγή, κυρίως γενόσημων φαρμάκων (περίπου €1 δισεκ. για το 2018), με προστιθέμενη αξία των φαρμακευτικών προϊόντων στα €560 εκατ. ή στο 3,4% της μεταποίησης (2017), και ανοδική πορεία των εξαγωγών φαρμακευτικών προϊόντων (€1,9 δισεκ. το 2019). Απασχολεί σημαντικό αριθμό εργαζομένων (περίπου 21.200 το 2019) με υψηλή εκπαιδευτική κατάρτιση (60,6% των εργαζομένων έχουν πανεπιστημιακή εκπαίδευση και περίπου 800 επιστήμονες υψηλής εξειδίκευσης εργάζονται σε τμήματα Ε&Α).
Οι δαπάνες της για Ε&Α για το 2017 (€51 εκατ.) αντιστοιχούσαν στο 5% της συνολικής δαπάνης Ε&Α στην Ελλάδα, ενώ το μερίδιο πατεντών φαρμάκου στην Ελλάδα είναι υψηλότερο σε σχέση με την ΕΕ.51 Ο φαρμακευτικός κλάδος στη χώρα αντιμετωπίζει επιπλέον προκλήσεις που σχετίζονται με την αναπροσαρμογή των δικτύων διανομής και παραγωγής και τον παγκόσμιο ανταγωνισμό.
Αγκυλώσεις
Το σύστημα υγείας αντιμετωπίζει σημαντικές παθογένειες, προβλήματα υποχρηματοδότησης και υποστελέχωσης σε τμήματά του, αλλά κυρίως ανορθολογικής κατανομής των υλικών και ανθρώπινων πόρων. Τα κυριότερα προβλήματα είναι τα εξής:
- Απουσία μηχανισμών αξιολόγησης, ελέγχου και ποιότητας στις μονάδες υγείας. Η Ελλάδα δεν διαθέτει διεθνώς συγκρίσιμα δεδομένα για βασικούς δείκτες ποιότητας της υγειονομικής περίθαλψης, όπως αποτρέψιμες νοσηλείες, καθώς και θνησιμότητα έπειτα από εισαγωγή στο νοσοκομείο για ορισμένες παθήσεις.52
- Υποστελέχωση και ανορθολογική κατανομή του υγειονομικού δυναμικού. Η Ελλάδα παρουσιάζει ιδιομορφία σε σχέση με τις άλλες χώρες της ΕΕ όσον άφορα τη σύνθεση του υγειονομικού δυναμικού. Διαθέτει τον μεγαλύτερο αριθμό γιατρών (6,1) και τον μικρότερο αριθμό νοσηλευτών (3,4) ανά 1.000 κατοίκους μεταξύ των μελών της ΕΕ (στοιχεία 2018). Υπάρχει επίσης σημαντικό πρόβλημα ανισοκατανομής του προσωπικού στις δομές υγείας. Διαχρονικά παρατηρείται συγκέντρωση ιατρικού προσωπικού στα αστικά κέντρα Αθήνας και Θεσσαλονίκης και υποστελέχωση στην επαρχία. Επίσης, κατά τα χρόνια της οικονομικής κρίσης, υπήρξε ρεύμα μετανάστευσης γιατρών και νοσηλευτών προς το εξωτερικό.53
- Απουσία οργανωμένου συστήματος Πρωτοβάθμιας Φροντίδας Υγείας (ΠΦΥ). Οι δομές ΠΦΥ είναι κατακερματισμένες με τη μορφή των Κέντρων Υγείας (ΚΥ) στις αγροτικές περιοχές, ΠΕΔΥ (Πρωτοβάθμιο Εθνικό Δίκτυο Υγείας) και Τοπικών Μονάδων Υγείας (Το.Μ.Υ.) στις αστικές περιοχές, στις οποίες λειτουργούν πολλά ιδιωτικά ιατρεία, ενώ έχουν αναπτυχθεί και υπηρεσίες ενσωματωμένες σε δήμους ή άλλους οργανισμούς. Μέχρι σήμερα, δεν υφίσταται κάποιο πρότυπο στο οποίο θα συνυπάρξουν και συλλειτουργήσουν όλες οι πρωτοβάθμιες υπηρεσίες και οι πάροχοι. Οι υπηρεσίες ΠΦΥ εξακολουθούν να υπολείπονται σε θεσμοθετημένες και προτυποποιημένες διασυνδέσεις με τη δευτεροβάθμια και τριτοβάθμια φροντίδα υγείας, την ψυχική υγεία και τη δημόσια υγεία. Οι παραπομπές γίνονται χωρίς πρωτόκολλα και συνήθως είναι μονής κατεύθυνσης όσον αφορά την ενημέρωση.
- Έλλειψη σύγχρονων μονάδων περίθαλψης (νοσηλεία στο σπίτι, μονάδες ημερήσιας νοσηλείας, κέντρα αποκατάστασης, μονάδες χρονίως πασχόντων). Η μακροχρόνια φροντίδα υγείας συνεπάγεται την παροχή υπηρεσιών υγείας και κοινωνικής πρόνοιας σε άτομα που χρειάζονται τη βοήθεια άλλων για τη διεκπεραίωση καθημερινών δραστηριοτήτων λόγω σωματικής ή ψυχικής αναπηρίας, κατά τη διάρκεια μιας εκτεταμένης χρονικής περιόδου. Απαραίτητη η ενίσχυση της συνέχειας της φροντίδας με την ανάπτυξη μετα-νοσοκομειακών υπηρεσιών, όπως υπηρεσιών μακροχρόνιας φροντίδας (long term care), ανακουφιστικής φροντίδας (hospices – palliative care), αποκατάστασης και κατ’ οίκον φροντίδας. Με αυτόν τον τρόπο, οι ασθενείς που έχουν ανάγκη τέτοιες υπηρεσίες δεν θα καταλαμβάνουν κλίνες οξείας νοσηλείας στα νοσοκομεία, ένα συστηματικό πρόβλημα στην υφιστάμενη κατάσταση.55
- Περιορισμένη χρήση της ηλεκτρονικής υγείας και υιοθέτησης των νέων ψηφιακών τεχνολογιών. Η Ελλάδα υστερεί στη χρήση σύγχρονων τεχνολογιών όπως ψηφιακός ιατρικός φάκελος ασθενούς, θεραπευτικά πρωτοκόλλα, μητρώα ασθενών, και υπηρεσίες τηλεϊατρικής, τηλε-συμβουλευτικής και τηλεπαρακολούθησης.56 Το σύστημα της ηλεκτρονικής συνταγογράφησης που εφαρμόζεται, αποτελεί ένα σημαντικό θετικό βήμα.
- Ύπαρξη ισχυρής παραοικονομίας και άτυπων πληρωμών. Οι άτυπες πληρωμές υπολογίζεται ότι αντιπροσωπεύουν περίπου το ένα τέταρτο του συνόλου των άμεσων ιδιωτικών πληρωμών και αποτελούν σοβαρό κίνδυνο και εμπόδιο για την πρόσβαση, την οικονομική προστασία και την ισότητα στις υπηρεσίες υγειονομικής περίθαλψης. Σε πρόσφατη έκθεση του WHO διαπιστώνεται ότι ο κύριος όγκος των άτυπων πληρωμών προέρχεται από ασθενείς που θέλουν να εξασφαλίσουν καλύτερη ή ταχύτερη φροντίδα, ή απορρέει από απαιτήσεις εκ μέρους των ιατρών και από ελλιπή γνώση των σχετικών δικαιωμάτων, ιδίως μεταξύ των φτωχότερων νοικοκυριών και όσων ζουν σε αγροτικές περιοχές.57
- Σύνθεση της φαρμακευτικής δαπάνης και συστήματα παρακολούθησής της. Κατά την κρίση της προηγούμενης δεκαετίας, η δημόσια εξωνοσοκομειακή φαρμακευτική δαπάνη υπέστη ιδιαίτερα μεγάλη μείωση, κατά 62%, μετατοπίζοντας υψηλό βάρος στους ασθενείς αλλά και στον φαρμακευτικό κλάδο μέσω των υποχρεωτικών επιστροφών (clawback και rebate) που αυτός καταβάλλει. Με βάση τα στοιχεία του 2019, η εξωνοσοκομειακή φαρμακευτική δαπάνη έφθασε στα €3,9 δισεκ., με τη συμμετοχή του κλάδου φαρμάκου να εκτιμάται στα €1,35 δισεκ. και τη συμμετοχή των ασθενών στα €636 εκατ. ευρώ. Αλλά και στο νοσοκομειακό μέρος, που εκτιμάται λίγο πάνω από €1 δισεκ., η συμμετοχή του φαρμακευτικού κλάδου στη δαπάνη ανέρχεται σχεδόν στο 48%. Η ισχυρή μείωση της δημόσιας φαρμακευτικής δαπάνης ήταν εύλογο να γίνει κατά τα προγράμματα προσαρμογής και αποτέλεσε σημαντικό συστατικό της συνολικής δημοσιονομικής εξισορρόπησης. Όμως, με το ισχύον σύστημα υπάρχουν μεγάλες στρεβλώσεις στα κίνητρα, καθώς υπάρχει οριζόντια παρέμβαση στο επίπεδο της δαπάνης, δεν υπάρχει πίεση για εξορθολογισμό μέσω ποσοτήτων και ορθολογικότερης συνταγογράφησης, και είναι ασθενή τα κίνητρα για αύξηση της συμμετοχής των γενόσημων φαρμάκων (όπου υπάρχει σημαντική υστέρηση σε σύγκριση με την ΕΕ), ενώ αποθαρρύνονται νέες θεραπείες που τείνουν να είναι ακριβότερες αλλά περισσότερο αποτελεσματικές.58
- Εμπόδια επένδυσης στον κλάδο φαρμάκου. Συχνές και αιφνίδιες αλλαγές στο ρυθμιστικό ή νομοθετικό πλαίσιο που αποθαρρύνει τις επιχειρήσεις να επενδύσουν στον τομέα φαρμάκου. Επίσης, έλλειψη ευνοϊκού επιχειρηματικού περιβάλλοντος με παροχή κίνητρων ειδικά για Ε&Α και απουσία συστηματικής διασύνδεσης και συνεργασίας ερευνητικών κέντρων και πανεπιστημίων με τη φαρμακευτική βιομηχανία.
Προτάσεις πολιτικής
Για την ενίσχυση των αναπτυξιακών προοπτικών του τομέα υγείας, αλλά και για αποτελεσματικότερη εκπλήρωση του κοινωνικού του ρόλου, απαιτείται ριζική αναδιάρθρωση του συστήματος. Προτείνεται να δοθεί άμεση προτεραιότητα στο σύστημα πληροφόρησης και παρακολούθησης των ιατρικών πράξεων και δαπανών, όπου η υστέρηση είναι μεγάλη.
Τα δημόσια νοσοκομεία δεν λειτουργούν αποτελεσματικά και, εκτός των άλλων, υποφέρουν από βάρος που δεν θα έπρεπε να τους αναλογεί, λόγω μεγάλης ανεπάρκειας στο σύστημα πρόληψης και πρωτοβάθμιας φροντίδας. Είναι σημαντικό να λειτουργούν με πολύ περισσότερους βαθμούς αυτονομίας και διαφάνειας.
Η φαρμακευτική δαπάνη έχει περιοριστεί, αλλά με τρόπο που δεν είναι διατηρήσιμος και οι σχετικοί κανόνες χρήζουν άμεσων προσαρμογών. Ταυτόχρονα, υπάρχουν περιθώρια στον κλάδο για προσέλκυση σε μεγάλη κλίμακα δραστηριοτήτων σε Ε&Α όπως και σε κλινικές μελέτες. Ειδικότερες προτεραιότητες για τον εκσυγχρονισμό του συστήματος αποτελούν:
Εκσυγχρονισμός και αναβάθμιση του νοσοκομειακού τομέα
- Αύξηση διοικητικής και οικονομικής αυτονομίας των δημόσιων νοσοκομείων, διασύνδεση με τον Εθνικό Οργανισμό Παροχής Υπηρεσιών Υγείας μέσω προγραμματικών συμβάσεων.
- Ενίσχυση συστήματος παρακολούθησης και αξιολόγησης νοσοκομείων και άλλων μονάδων υγείας.59
- Εξορθολογισμός της δημόσιας δαπάνης προμηθειών φαρμάκων και υλικών.
- Ορθολογικότερη κατανομή ιατρικού, νοσηλευτικού προσωπικού στα νοσηλευτικά ιδρύματα και τα κέντρα υγείας της χώρας. Κίνητρα σε γιατρούς ώστε να στελεχωθούν τα ιδρύματα σε απομακρυσμένες και νησιωτικές περιοχές όπου υπάρχει μεγαλύτερη ανάγκη.
- Ανάπτυξη συνεργασίας δημόσιου και ιδιωτικού τομέα υγείας όπως με συμβάσεις με ιδιωτικές κλινικές, συμβάσεις διαχείρισης ή μίσθωσης εξοπλισμού, ή συμβάσεις εκχώρησης.
Ενίσχυση της Πρωτοβάθμιας Φροντίδας Υγείας (ΠΦΥ)
- Ανάπτυξη ενός διασυνδεδεμένου και ολοκληρωμένου συστήματος ΠΦΥ που θα διασφαλίζει καθολική και ισότιμη κάλυψη αναγκών υγείας και φροντίδας και θα στοχεύει στην προαγωγή της υγείας και στην πρόληψη της ασθένειας ώστε να μειωθεί η συσσώρευση ασθενών στα νοσοκομεία.
- Επιπλέον χρηματοδότηση στην πρόληψη και στους εμβολιασμούς.
Ψηφιοποίηση του τομέα υγείας
- Πλήρης και κατά προτεραιότητα ανάπτυξη του συστήματος ηλεκτρονικού φακέλου ασθενούς (EMR – Electronic Medical Records), διευκολύνοντας την πρόσβαση των πολιτών στο σύστημα υγείας, τη διαφάνεια, και βελτιώνοντας τη διαδικασία διάγνωσης ή άμεσης παροχής φροντίδας.
- Ευφυής υγεία (smart health) και έξυπνο νοσοκομείο (μείωση κόστους και βελτιστοποίηση αποδοτικότητας).
- Τηλεϊατρική (φροντίδα ασθενών μέσω τεχνολογίας πληροφορικής και τηλεπικοινωνιών).
- Παροχή απομακρυσμένων υπηρεσιών διάγνωσης για επείγοντα περιστατικά.
- Ανάπτυξη συστήματος ηλεκτρονικών προμηθειών νοσοκομείων: Η ψηφιοποίηση των διαδικασιών προμηθειών, κυρίως στα δημόσια νοσοκομεία, είναι απαραίτητη ώστε το σύστημα να γίνει διαφανές, ελεγχόμενο και οικονομικά αποδοτικό.
- Αξιοποίηση των μεγάλων βάσεων δεδομένων και των Real World Evidence Data (για στόχευση και παροχή εξατομικευμένων ιατροτεχνολογικών προϊόντων και φαρμάκων).
- Αναβάθμιση των ψηφιακών συστημάτων των νοσοκομείων και των υπόλοιπων μονάδων υγείας και ανταλλαγή πληροφοριών υγείας μεταξύ των συστημάτων ΤΠΕ όλων των φορέων υγείας (δημόσιων και ιδιωτικών).
- Επέκταση του συστήματος ηλεκτρονικής συνταγογράφησης και στα νοσοκομεία.
Φαρμακευτική πολιτική – κίνητρα για επενδύσεις και Ε&Α
- Τιμολόγηση, αξιολόγηση, διαπραγμάτευση, συνταγογράφηση, παραγωγική προοπτική με στόχο τη διασφάλιση της πρόσβασης των ασθενών στα καινοτόμα φάρμακα και θεραπείες.
- Αύξηση της διείσδυσης γενόσημων στην αγορά, μέσω σχετικών κινήτρων προς όλους τους εμπλεκόμενους στην αλυσίδα των αποφάσεων. Στόχος η σταδιακή αλλά ισχυρή αύξηση της συμμετοχής τους, με περιορισμό της μοναδιαίας τιμής, ενδεχομένως με δυναμική τιμολόγηση που θα ενσωματώνει σχετικά κίνητρα.
- Εξορθολογισμός κινήτρων στη φαρμακευτική δαπάνη, με συνυπευθυνότητα των μερών ή, αντίστοιχα όριο στο τμήματα της δαπάνης που καλούνται να επωμιστούν. Εφαρμογή πρωτοκόλλων για τη συνταγογράφηση φαρμάκων που είναι η μόνη συστηματικά βιώσιμη λύση για χαμηλή δαπάνη.
- Διασύνδεση των επιστροφών και εκπτώσεων (clawback και rebate) που επιβάλλονται με χαρακτηριστικά καινοτομίας, έρευνας, επενδύσεων των επιχειρήσεων και κλινικές μελέτες.
- Υιοθέτηση ευνοϊκής φορολογικής πολιτικής για την παραγωγή και τις τεχνολογικές επενδύσεις στον φαρμακευτικό κλάδο.60
- Ενίσχυση του νομοθετικού πλαισίου, πολιτικές για την ανάπτυξη της κλινικής έρευνας, της φαρμακευτικής καινοτομίας στην Ελλάδα και την αδειοδότηση φαρμάκων.
- Προώθηση θεσμικού πλαισίου για συνεργασία πανεπιστημίων και ερευνητικών ιδρυμάτων με τον κλάδο φαρμάκου για τη διεξαγωγή κλινικών μελετών με πολλαπλά οφέλη για τους ασθενείς, τα δημόσια έσοδα και τον φαρμακευτικό κλάδο.
Η πλήρης έκθεση είναι εδώ: Εκθεση επιτροπής Πισσαρίδη
Πηγή: https://virus.com.gr/i-pliris-ekthesi-tis-epitropis-pissaridi-oi-protaseis-gia-tin-ygeia/
