Το επισυναπτόμενο θέμα «Προχωρημένη Καρδιακή Ανεπάρκεια (advanced)» δεν είναι τόσο πρακτικό για δύο λόγους: αφορά μικρό αριθμό ασθενών και πολύ μικρό αριθμό συναδέλφων που το κατέχουν/ασχολούνται. Προχωρημένη ΚΑ σημαίνει ανεπάρκεια της συμβατικής με βάση δεδομένα θεραπευτικής Αγωγής. Τα επόμενα χρόνια πρόκειται να αυξηθεί λόγω αύξησης της ηλικίας του πληθυσμού και καλύτερης θεραπείας και επιβίωσης των ασθενών με οξέα συμβάντα. Ταυτόχρονα αναδεικνύονται οι φαρμακευτικοί περιορισμοί: Ανίσταση στα διουρητικά, ανάγκη φαρμάκων που δεν προκαλούν υπόταση ή νεφρική δυσλειτουργία, με επόμενο βήμα τη χρήση βοηθητικών συσκευών και παρηγορητικής θεραπείας. Παρ όλες τις δυσκολίες απολαύστε το

Σε γενικές γραμμές, η τελικού σταδίου ΚΑ, περιγράφει το κλινικό σύνδρομο το οποίο χαρακτηρίζεται από εμμένοντα ή εξελισσόμενα συμπτώματα με συνοδό δυσλειτουργία των κοιλιών, παρά την καθοδηγούμενη από τις κατευθυντήριες οδηγίες θεραπεία. Κλινικά, ο ορισμός συχνά εξαρτάται από επαναληπτική και ολοκληρωμένη κλινική αξιολόγηση ώστε να αναγνωρίσει ασθενείς με επιδεινούμενη κλινική εικόνα, οι οποίοι απαιτούν συγκεκριμένη θεραπεία. Η συγκεκριμένη ανασκόπηση εξετάζει τρέχοντες ορισμούς, επισημαίνει στρατηγικές διαστρωμάτωσης κινδύνου και πρόγνωσης, καθώς και τρόπους αντιμετώπισης με βραχυπρόθεσμη και μακροπρόθεσμη θεραπεία.
ΕΠΙΔΗΜΙΟΛΟΓΙΑ ΤΗΣ ΠΡΟΧΩΡΗΜΕΝΗΣ ΚΑΡΔΙΑΚΗΣ ΑΝΕΠΑΡΚΕΙΑΣ
Η ΚΑ επηρεάζει 6,2 εκατομμύρια Αμερικάνους, με μια επίπτωση που προσεγγίζει 21 στους 1000 ενήλικες άνω των 65 ετών. Εκτιμήσεις προσεγγίζουν ότι μέχρι το 2030, πάνω από 8 εκατομμύρια ενήλικες θα έχουν νοσήσει από ΚΑ. Το να εκτιμήσει κανείς την εμφάνιση της προχωρημένης ΚΑ παραμένει μια επιδημιολογική πρόκληση, λόγου της χαμηλής επίπτωσης της στα αρχόμενα στάδια καθώς και της εξάρτησης της από εξελισσόμενες θεραπείες. Πάνω από μια δεκαετία πριν, μια ανάλυση –βασισμένη στον πληθυσμό-στην πολιτεία Olmstead της Μινεσότα ,πρότεινε ότι η προχωρημένη ΚΑ επηρέασε το 0.2 % του πληθυσμού (n=~13,000), ενώ δεδομένα από την καταγραφή ADHERE προτείνουν μια επικράτηση της τάξεως του 5% σε νοσηλευόμενους (n = 23,000). Με το παγκόσμιο φορτίο της ΚΑ να αυξάνεται, αναμφίβολα, θα ακολουθήσει αύξηση των προχωρημένων σταδίων της ΚΑ. Μόνο, το προηγούμενο έτος, πάνω από 3000 ασθενείς αντιμετωπίσθηκαν με συσκευές υποβοήθησης της αριστερής κοιλίας (LVAD-LEFT VENTICULAR ASSIST DEVICE ) και πάνω από 3000 υποβλήθηκαν σε μεταμόσχευση καρδιάς στις ΗΠΑ, με επιπλέον πάνω από 3500 ασθενείς να βρίσκονται σε λίστα αναμονής για μεταμόσχευση.
ΚΑΡΔΙΑΚΗ ΑΝΕΠΑΡΚΕΙΑ-ΟΡΙΣΜΟΙ
Πολλαπλές ταξινομήσεις έχουν αναπτυχθεί για να χαρακτηρίσουν ασθενείς με ΚΑ και να ορίσουν αυτούς με προχωρημένη νόσο (εικόνα 1). Για παράδειγμα ασθενής NYHA IV ορίζει ασθενή που παρουσιάζει συμπτώματα και σε ηρεμία και στην ελάχιστη κόπωση. Το 2001, το Αμερικάνικο Κολλέγιο Καρδιολογίας και ο Αμερικάνικος Σύνδεσμος Καρδιάς ανέπτυξαν έναν νεότερο ορισμό ΚΑ περιγράφοντας ως στάδιο D, ασθενείς που απαιτούν εξειδικευμένες παρεμβάσεις εξαιτίας των ανθεκτικών συμπτωμάτων παρά τη μέγιστη φαρμακευτική αγωγή. Το σύστημα ταξινόμησης INTERMACS (The Interagency Registry for Mechanically Assisted Circulation) διαστρωμάτωσε τους ασθενείς, σε αυτούς με καλύτερη πρόγνωση έως αυτούς που χρειάζονταν επείγουσα παρέμβαση. Τα τρία παραπάνω συστήματα ταξινόμησης μπορούν να χρησιμοποιηθούν παράλληλα για πιο ακριβή κατάταξη όταν ένας ασθενής βρίσκεται στη φάση της εξελισσόμενης νόσου. Άλλες χώρες έχουν επίσης δημοσιεύσει ορισμούς ώστε να βελτιώσουν την έγκαιρη ταυτοποίηση και θεραπεία των ασθενών, βασισμένες σε συνδυασμό συμπτωμάτων, κλινικής εικόνας και θεραπευτικής αντιμετώπισης (εικόνα 2 )

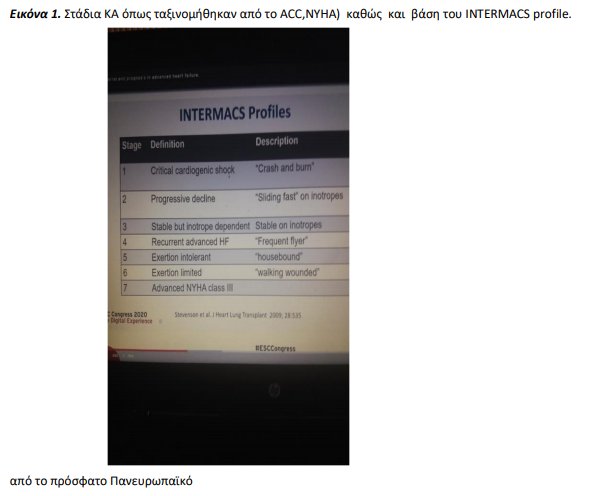
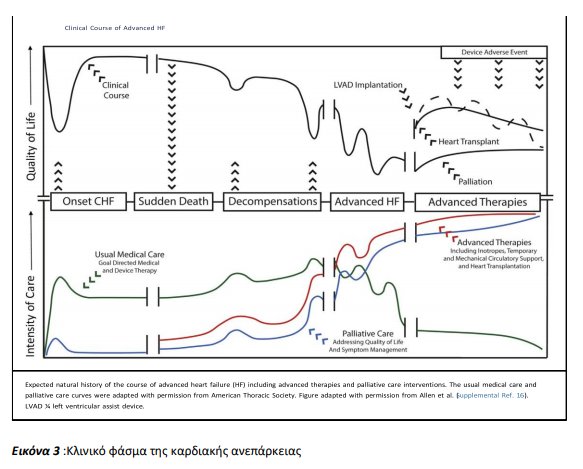
Η υψηλά απρόβλεπτη διαδρομή της ΚΑ αποτελεί πρόκληση για έναν έμπειρο ιατρό ώστε να αναγνωρίσει τον κατάλληλο χρονικό σημείο το οποίο απαιτείται για παραπομπή σε έναν ειδικό ΚΑ. Ενώ μερικές περιπτώσεις ΚΑ είναι προφανείς ,άλλες σχετίζονται με εξελισσόμενους νόσους που υποβόσκουν για έτη. Επιπλέον παράμετροι όπως η ανοχή στην άσκηση, η ποιότητα ζωής, η καρδιακή δομή και λειτουργία, οι βιοδείκτες και η εργαστηριακή αξιολόγηση ,η εμφάνιση ή μη αρρυθμιών παίζουν σημαντικό ρόλο στη συνεχιζόμενη κλινική αξιολόγηση ασθενών με χρόνια ΚΑ. Ένας βασικός μνημοτεχνικός κανόνας ο οποίος αναγνωρίζει ασθενείς οι οποίοι πρέπει να παραπεμφθούν σε ειδικό ΚΑ είναι το “INEEDHELP,” το οποίο περιλαμβάνει το ιστορικό, προηγούμενες νοσηλείες, μη ικανοποιητική ανταπόκριση στην αγωγή σε συνδυασμό με τα συμπτώματα και τη δυσλειτουργία πολλαπλών οργάνων. Οι ειδικοί υποστηρίζουν την έγκαιρη παραπομπή σε ειδικό κέντρο ΚΑ ώστε να αποφευχθεί η εξασθένιση του ασθενούς και η δυσλειτουργία πολλαπλών οργάνων, η οποία συνήθως συνοδεύει τελικού σταδίου ασθενείς με ΚΑ, και τους αποκλείει από υποψήφιους για προηγμένες θεραπείες (συσκευές LVAD, μεταμόσχευση καρδίας κ.τ.λ. ) (εικόνα 3 )
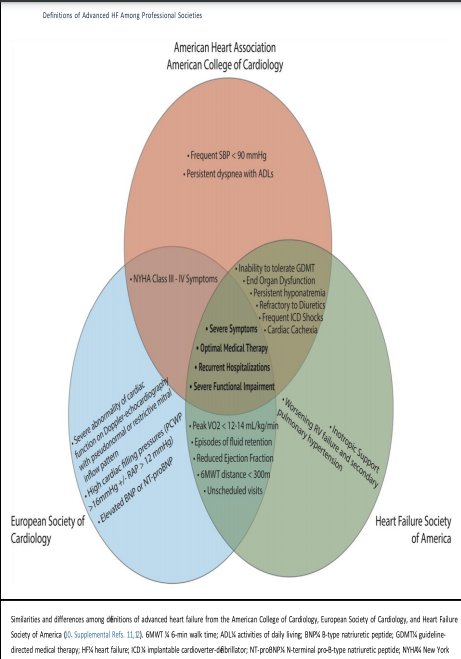
Εικόνα 2 Ομοιότητες και διαφορές ανάμεσα στους ορισμούς της προχωρημένης ΚΑ από το ACC, ESC, και HFSC .
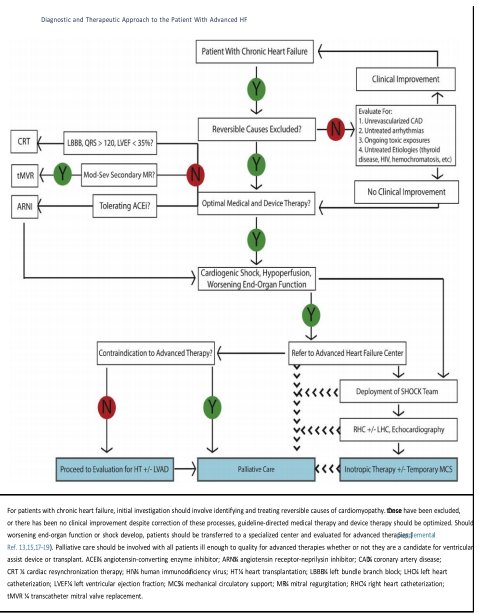
ΚΛΙΝΙΚΗ ΠΡΟΣΕΓΓΙΣΗ ΑΣΘΕΝΟΥΣ ΜΕ ΠΡΟΧΩΡΗΜΕΝΗ ΚΑΡΔΙΑΚΗ ΑΝΕΠΑΡΚΕΙΑ
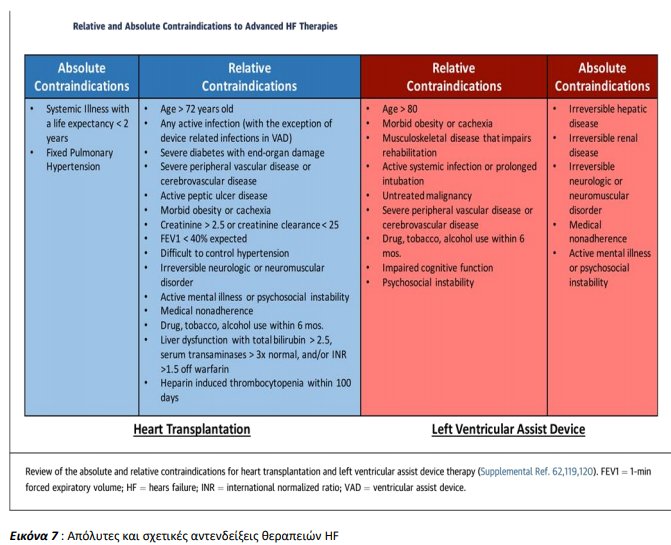
Όλοι οι ασθενείς με ΚΑ θα πρέπει να τυγχάνουν διαρκή αξιολόγηση, έτσι ώστε να αποκλειστούν αναστρέψιμες αιτίες ΚΑ και να εξασφαλιστεί η κατάλληλη θεραπεία με τη μέγιστη ανεκτή –βάση κατευθυντήριων οδηγιών-θεραπευτική αγωγή. Καταστάσεις όπως, ο έλεγχος για ισχαιμία σε συγκεκριμένους ασθενείς ,η χειρουργική ή διαδερμική αντιμετώπιση βαλβιδοπαθειών, η θεραπεία κολπικών ή κοιλιακών αρρυθμιών (συμπεριλαμβανομένου και των έκτακτων κοιλιακών),καθώς και η αξιολόγηση για πιθανή ύπαρξη άλλων συστηματικών νοσημάτων όπως για παράδειγμα νοσήματα του θυρεοειδούς , σαρκοείδωση κ.τ.λ., ή η χρήση αλκοόλ ή άλλων ουσιών, μπορούν να βελτιώσουν την καρδιακή λειτουργία εφόσον αντιμετωπιστούν. Πέρα από τους Α-ΜΕΑ, τους ανταγωνιστές αλδοστερόνης, τους β –αποκλειστές συστήνονται και οι ανταγωνιστές υποδοχέων νεπριλυσίνης (ARNI) σε NYHA II/III ΚΑ. Μια άλλη θεραπευτική προσέγγιση η οποία μπορεί να βελτιώσει τα συμπτώματα ,την ανοχή στην άσκηση, το ανάστροφο remodeling και το κλάσμα εξωθήσεως σε συγκεκριμένους ασθενείς , είναι η θεραπεία καρδιακού επανασυγχρονισμού. Σε ασθενείς με μέτρια ή σοβαρή ανεπάρκεια μιτροειδούς βαλβίδας ,η διαδερμική επιδιόρθωση αυτής, φαίνεται να βελτιώνει την επιβίωση και τις πολλαπλές νοσηλείες. Ασθενείς με υπολειπόμενη δυσλειτουργία των κοιλιών και παρουσία συμπτωμάτων παρά τη μέγιστη φαρμακευτική αγωγή θα πρέπει να εκτιμώνται ως πιθανοί υποψήφιοι για προχωρημένες θεραπείες ΚΑ. Σε τέτοιες περιπτώσεις, θα πρέπει να αξιολογείται η αιμοδυναμική κατάσταση του ασθενούς, η συστηματική κυκλοφορία, και η λειτουργία των υπόλοιπων οργάνων. Ασθενής με στοιχεία shock ή ταχέως εξελισσόμενης ηπατικής/νεφρικής δυσλειτουργίας θα πρέπει να παραπεμφθεί σε εξειδικευμένο κέντρο ΚΑ (εικόνα 4).
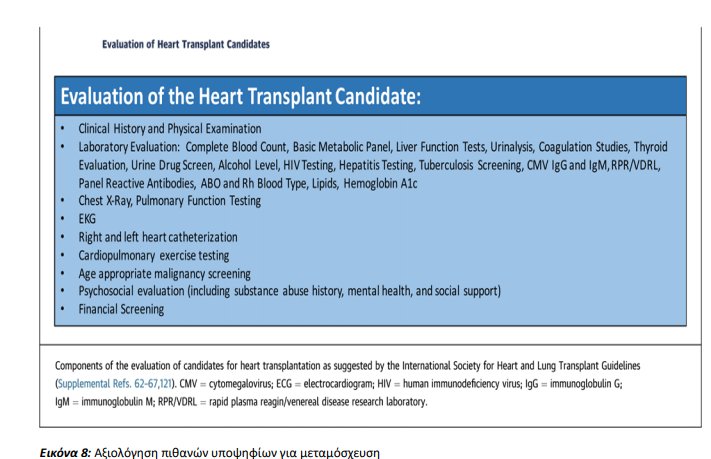
Η καρδιοαναπνευστική δοκιμασία κόπωσης αποτελεί σημαντικό εργαλείο στη διαστρωμάτωση ασθενών με προχωρημένη ΚΑ. Οι κατευθυντήριες οδηγίες του Παγκόσμιου οργανισμού Μεταμοσχεύσεων καρδιάς- πνευμόνων (International Society for Heart and Lung Transplant (ISHLT) προτείνουν ασθενείς για μεταμόσχευση εφόσον η μεγίστη πρόσληψη οξυγόνου (VO2 ) είναι < 12 ml/kg/min (ή <14 ml/kg/min σε ασθενείς υπό αγωγή με β-αποκλειστές ) ή <50% της προβλεπόμενης τιμής .Πέρα από τη μέγιστη VO2 ασθενείς με αναπνευστικό ισοδύναμο διοξειδίου του άνθρακα (VE/VCO2) >35 έχουν πτωχή πρόγνωση και θα πρέπει να εκτιμηθούν για τυχόν θεραπεία προχωρημένης ΚΑ. Μια άλλη παράμετρος αξιολόγησης , είναι η 6-λεπτη δοκιμασία βάδισης –μιας λειτουργικής εκτίμησης της άσκησης και της ικανότητας του ασθενούς να εκτελεί τις καθημερινές του δραστηριότητες. Η απόσταση που διήνυσε στην 6-λεπτη δοκιμασία φαίνεται να σχετίζεται με τη μεγίστη πρόσληψη οξυγόνου (VO2) και επιδρά στην επιβίωση.
Ασθενείς με καρδιογενές shock ή υποψήφιοι για προχωρημένες θεραπείες ΚΑ θα πρέπει να υποβάλλονται σε δεξιό καθετηριασμό. Αιμοδυναμικές μετρήσεις ,όπως οι πιέσεις πλήρωσης αριστερής και δεξιάς κοιλίας ,η παρουσία πνευμονικής υπέρτασης ,η καρδιακή παροχή είναι χρήσιμες για τη λήψη αποφάσεων σχετικά με τη φαρμακευτική αγωγή και την πιο εξειδικευμένη υποστήριξη της καρδιακής λειτουργίας. Η ικανότητα βελτιστοποίησης των πιέσεων πλήρωσης αποτελεί καλύτερο προγνωστικό παράγοντα από ότι η καρδιακή παροχή μεμονωμένα. Σε μια τυχαιοποιημένη ελεγχόμενη δοκιμή η παρουσία μιας εμφυτευμένης συσκευής monitoring της πίεσης στην πνευμονική αρτηρία καθοδηγούσε τη φαρμακευτική αγωγή σε ασθενείς με NYHA III στάδιο, με αποτέλεσμα μείωση των νοσηλειών για μη αντιρροπούμενη ΚΑ (hazard ratio: 0.72; p = 0.002, number needed to treat = 8). Οι συγκεκριμένοι ασθενείς είχαν σημαντικά χαμηλότερη πίεση στην πνευμονική αρτηρία εξωνοshockομειακά ,και βελτίωση της ποιότητας ζωής τους. Η δυσλειτουργία της δεξιάς κοιλίας είναι συχνή στην ΚΑ και σχετίζεται με αυξημένη θνητότητα. Πιο συγκεκριμένα , σχετίζεται με πνευμονική υπέρταση και κακή πρόγνωση. Για τους υποψηφίους για συνεχή LVAD , η προ-εμφύτευσης δυσλειτουργία της δεξιάς κοιλίας αποτελεί αντένδειξη. Η βελτιστοποίηση των πιέσεων πλήρωσης των δεξιών κοιλοτήτων είναι υπέρτατης σημασίας για τα καλύτερα αποτελέσματα των συσκευών υποβοήθησης της αριστερής κοιλίας (LVAD ). Η πνευμονική υπέρταση αποτελεί επίσης εμπόδιο στη μεταμόσχευση καρδιάς ,ενώ οι πνευμονικές αντιστάσεις πάνω από 3 – 4 Woods σχετίζονται με επίσης αυξημένο κίνδυνο θνητότητας μετά τη μεταμόσχευση. Στην περίπτωση οριακών τιμών πνευμονικής υπέρτασης ,η θεραπεία με LVAD σε συνδυασμό με αγγειοδιασταλτικά σαν ‘’γέφυρα’’ για τη μεταμόσχευση , μπορεί να ομαλοποιήσει την ανθεκτική σε φάρμακα πνευμονική υπέρταση με καλά αποτελέσματα μετά τη μεταμόσχευση.
ΒΡΑΧΥΠΡΟΘΕΣΜΗ ΘΕΡΑΠΕΙΑ ΚΑΡΔΙΟΓΕΝΟΥΣ SHOCK Κ ΜΗ ΑΝΤΙΡΡΟΠΟΥΜΕΝΗΣ ΚΑΡΔΙΑΚΗΣ ΑΝΕΠΑΡΚΕΙΑΣ
Αν και ο ακρογωνιαίος λίθος της ΚΑ , είναι η τροποποίηση της φαρμακευτικής αγωγής, σε ασθενείς με καρδιογενές shock ή προχωρημένη ΚΑ απαιτείται ενδοφλέβια ή και μηχανική υποστήριξη ώστε να εξασφαλιστεί η αιμάτωση των λοιπών οργάνων . Προχωρημένες θεραπείες χρησιμοποιούν σε αυτές τις περιπτώσεις αγγειοδραστικά φάρμακα όπως ινότροπα , ενδοφλέβια αγγειοδιασταλτικά, αγγειοσυσπαστικά και προσωρινή μηχανική υποστήριξη της κυκλοφορίας. Η λήψη αποφάσεων σχετικά με το είδος και την κατάλληλη χρονική αγωγή έναρξης της εκάστοτε αγωγής εξαρτάται από τις διαθέσιμες πηγές του νοσoκομείου, την καταλληλότητα του ασθενή για μεταμόσχευση, την εμπειρία του νοσηλευτικού ιδρύματος καθώς και τις προτιμήσεις του ίδιου του ασθενή. Πολλά νοσηλευτικά κέντρα έχουν οργανώσει ‘’ομάδες καρδιογενούς shock ‘’ ώστε να υπάρχει μια standard προσέγγιση σε αυτόν τον ειδικό πληθυσμό. Η Society for Cardiovascular Angiography and Interventions, σταδιοποίησε το καρδιογενές shock σε πέντε στάδια ( στάδιο Α – σε κίνδυνο έως στάδιο Ε –ακραίο) σαν ένα εργαλείο για τη διάγνωση και τη διαχείριση ασθενών σε κρίσιμη κατάσταση,αλλά και ως μέσο ‘’κοινής γλώσσας’’ για τη διευκόλυνση των καρδιολόγων και των καρδιοχειρουργών (εικόνα 5).

Η θεραπεία με ινότροπα και αγγειοδιασταλτικά αποτελεί ‘’στυλοβάτη’’ στην αιμοδυναμική βελτίωση της μη αντιρροπούμενης ΚΑ. Αν και η καθημερινή χρήση ινοτρόπων δε συνίσταται, οι ειδικοί συμφωνούν ότι η θεραπεία με ινότροπα είναι κατάλληλη και ωφέλιμη σε συγκεκριμένους ασθενείς με στοιχεία δυσλειτουργίας οργάνων-στόχων αλλά και ως ‘’γέφυρα’’ για πιο εξελιγμένες θεραπείες .Παρ όλα αυτά , σε πολλούς ασθενείς ,η φαρμακευτική αγωγή από μόνη της δεν επαρκεί για τη βελτίωση των αιμοδυναμικών παραμέτρων και της λειτουργίας των οργάνων.Ο ρόλος κλειδί της ‘’ομάδας καρδιογενούς shock ‘’ είναι να αναγνωρίζει τους κατάλληλους ασθενείς και την κατάλληλη χρονική στιγμή για την κλιμάκωση της υποστήριξης (εικόνα 6). Σε αυτές τις περιπτώσεις, προσωρινές μηχανές υποβοήθησης της κυκλοφορίας παίζουν σημαντικό ρόλο , ως ‘’γέφυρα’’ για μεταμόσχευση καρδιάς .Η εκάστοτε συσκευή υποβοήθησης που θα επιλεχθεί εξαρτάται από την αιτιολογία του καρδιογενούς shock, τη φυσιολογία το ίδιου του ασθενή και την αύξηση της καρδιακής παροχής του (εικόνα 7).
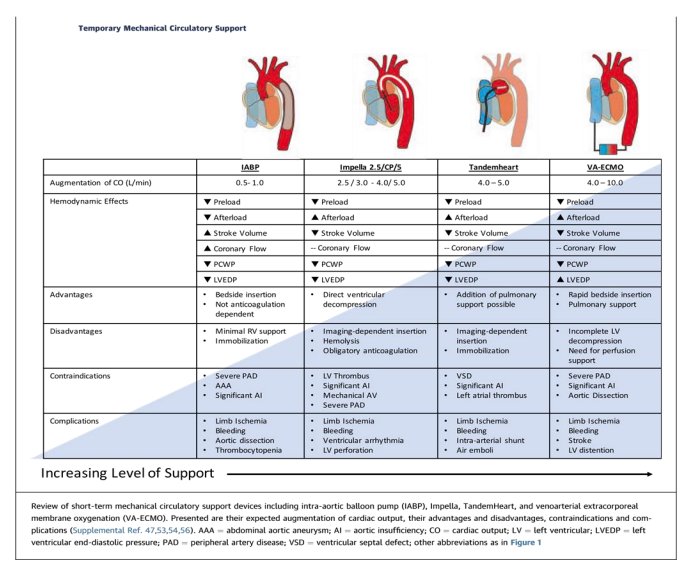
Η ενδοαορτική αντλία(IABP= intra-aortic balloon pump ) είναι ένα διαδερμικό ‘’μπαλόνι’’ αναπτυχθέν με καθετήρα, το οποίο ‘’φουσκώνει’’ κατά τη διάρκεια της διαστολής και ‘’ξεφουσκώνει’’ κατά τη διάρκεια της συστολής ,αυξάνοντας και την παροχή οξυγόνου στο μυοκάρδιο ενώ μειώνει το μεταφόρτιο της αριστερής κοιλίας. Αν κ η όλη συνεισφορά της στην καρδιακή παροχή είναι μέτρια, διάφορες περιπτώσεις και μελέτες κοόρτης προτείνουν όφελος σε ένα εύρος κλινικών καταστάσεων όπως το έμφραγμα του μυοκαρδίου , το shock μετά-καρδιοτομή, καθώς και στην χρόνια μη αντιρροπούμενη ΚΑ. Έτσι, εξακολουθεί να αποτελεί ‘’στυλοβάτη’’ αντιμετώπισης του καρδιογενούς shock. Η νεότερη τεχνολογία και οι νεότερες χειρουργικές τεχνικές διευκολύνουν την είσοδο του μπαλονιού μέσω της μασχαλιαίας αρτηρίας σε νοσηλευόμενους ασθενείς αλλά κ στους περιπατητικούς ως ‘’γέφυρα ‘’ για μεταμόσχευση. Μια άλλη συσκευή υποβοήθησης της αριστερής κοιλίας αποτελεί η συσκευή IMPELL. Η IMPELLA , μπορεί να τοποθετηθεί διαδερμικά μέσω αγγειακής πρόσβασης στην αορτική βαλβίδα ,όπου προωθεί αίμα από την αριστερή κοιλία στην ανιούσα αορτή ,μειώνοντας έτσι το προφόρτιο και το τοιχωματικό στρες του μυοκαρδίου , μειώνοντας τις απαιτήσεις για οξυγόνο και αυξάνοντας την καρδιακή παροχή και την αιμάτωση στα στεφανιαία αγγεία. Μικρές τυχαιοποιημένες μελέτες όπου συνέκριναν την Impella 2.5 με την IABP απέτυχαν να αποδείξουν όφελος επιβίωσης , παρά το ευνοϊκότερο αιμοδυναμικό προφίλ. Έτσι, οι περισσότεροι ιατροί χρησιμοποιούν την Impella CP ή την Impella 5 για τους ασθενείς που χρειάζονται καλύτερη αιμοδυναμική υποστήριξη όπως λόγου χάρη ασθενείς με καρδιογενές shock. Στις επιπλοκές από την Impella περιλαμβάνονται η αιμόλυση, ή ακόμα και η μετακίνηση της συσκευής με αποτέλεσμα βλάβη στη μιτροειδή ή την αορτική βαλβίδα. Μια άλλη συσκευή, η TandemHeart αποτελείται από μια εσωτερική ‘’κάνουλα’’ η οποία εισέρχεται μέσω της μηριαίας φλέβας έως τον αριστερό κόλπο μέσω παρακέντησης του μεshockολπικού διαφράγματος , μια εξωσωματική κεντρομόλου-ροής αντλία και μια αρτηριακή κάνουλα ‘’εκροής ‘’η οποία εισέρχεται από τη μηριαία αρτηρία. Με αυτή τη διαμόρφωση η συσκευή ‘’ξεφορτώνει’’ την αριστερή κοιλία και παρέχει μια καρδιακή παροχή έως 4 l/min. Εξ αιτίας της δύσκολης τοποθέτησης της ,έχει συσχετισθεί με μικρό όφελος επιβίωσης.
Μια ακόμα συσκευή, η αρτηριοφλεβώδης εξωσωματική μεμβράνη οξυγόνωσης (Venoarterial extracorporeal membrane oxygenation (VA-ECMO) , έχει τη δυνατότητα να παρέχει πλήρη καρδιοαναπνευστική στήριξη και έχει ευρέως χρησιμοποιηθεί σε ανθεκτικό καρδιογενές shock, σαν ‘’γέφυρα’’ για μεταμόσχευση ή σαν ‘’γέφυρα’ ’έως τη λήψη απόφασης (bridge to decision, or bridge to recovery).Η γενική αρχή που διέπει την VA-ECMO, είναι ότι το φλεβικό αίμα αποστραγγίζεται στην δεξιά καρδιά ,περνά στην αντλία και επιστρέφει στην αρτηριακή κυκλοφορία .Με αυτόν τον τρόπο, και το αναπνευστικό και το κυκλοφορικό σύστημα υποστηρίζονται. Οι δυο πιο συχνές στρατηγικές ‘’καναλοποίησης- cannulation’’ είναι :1) η περιφερική καναλοποιήση –με 2 κάνουλες που εισέρχονται μέσω μηριαίας φλέβας και μηριαίας αρτηρίας και 2)η κεντρική καναλοποιήση , στην οποία η φλεβική και η αρτηριακή κάνουλα εισέρχονται κατ ευθείαν στο δεξιό κόλπο και την ανιούσα αορτή αντίστοιχα .Ουσιαστικά ,η αιμοδυναμική βελτίωση που επιτυγχάνεται με τη VA-ECMO συνίσταται στην επαρκή άρδευση των οργάνων .Παρ όλα αυτά η ροή στη VA-ECMO διαχέεται ανάδρομα στην αορτή με αποτέλεσμα αύξηση του μεταφορτίου , ενώ και το προφόρτιο της αριστερής κοιλίας μπορεί να αυξηθεί σαν αποτέλεσμα μη επαρκής σύλληψης της φλεβικής επιστροφής .Κλινικά αυτό μπορεί να εκδηλωθεί ως πνευμονικό οίδημα ενώ αυξάνεται ο κίνδυνος σχηματισμού θρόμβου στην αριστερή κοιλία .Έτσι μερικά κέντρα επιχειρούν στη χρήση ‘’μερικής ροής’’ της VA-ECMO, με αποτέλεσμα η ροή να ελαχιστοποιείται για να διατηρήσει την άρδευση των οργάνων , ενώ παράλληλα συνχορηγούνται ινότροπα για να διασφαλίσουν την εξώθηση αίματος από την αριστερή κοιλία. Στις επιπλοκές της χρήσης της VA-ECMO περιλαμβάνονται η οξεία ισχαιμία μέλους (στην περίπτωση της περιφερικής καναλοποίησης), τα αγγειακά εγκεφαλικά, η αιμορραγία και οι λοιμώξεις. Μόλις επιτευχθεί η προσωρινή μηχανική υποβοήθηση της κυκλοφορίας, θα πρέπει η αμφικοιλιακή λειτουργία να επανεκτιμηθεί με νέο υπερηχογράφημα και συχνή αιμοδυναμική αξιολόγηση, έτσι ώστε να καθοριστεί από ποια συσκευή πρέπει να απογαλακτιστεί ο ασθενής και ποια συσκευή είναι κατάλληλη για κλιμάκωση της υποστήριξης του
ΜΑΚΡΟΧΡΟΝΙΑ ΔΙΑΧΕΙΡΙΣΗ ΑΣΘΕΝΩΝ ΜΕ ΠΡΟΧΩΡΗΜΕΝΗ ΚΑΡΔΙΑΚΗ ΑΝΕΠΑΡΚΕΙΑ
Οι μακροπρόθεσμες θεραπείες προχωρημένης ΚΑ θα πρέπει να συστήνονται σε ασθενείς όπου – βάση κατευθυντήριων οδηγιών – η φαρμακευτική αγωγή και οι συσκευές υποβοήθησης έχουν αποτύχει να βελτιώσουν τα συμπτώματα ή την αιμάτωση των οργάνων. Σε ασθενείς όπου δεν υπάρχει η επιλογή πιο μόνιμων θεραπειών, η μακροχρόνια θεραπεία με ινότροπα μπορεί να βελτιώσει την ποιότητα ζωής και το φόρτο των συμπτωμάτων. Αν και η επιβίωση σε ινοτροποεξαρτώμενους ασθενείς είναι πολύ φτωχή ,φαίνεται να βελτιώνεται η ενός έτους επιβίωση κοντά στο 40%. Η gold standard θεραπεία παρόλα αυτά, συνεχίζει να αποτελεί η μεταμόσχευση καρδιάς σε επιλεγμένους ασθενείς, βελτιώνοντας την ποιότητα ζωής, το λειτουργικό status και την μακροβιότητα , συγκρινόμενη με τη συντηρητική θεραπεία. Η επιβίωση ένα χρόνο μετά τη μεταμόσχευση είναι επί του παρόντος >90% , με μέση επιβίωση τα 12,2 έτη ,αν και η επιλογή των ασθενών παραμένει ένα κρίσιμο στοιχείο ,πετυχαίνοντας ένα ικανοποιητικό μετα-μεταμοσχευτικό αποτέλεσμα. (εικόνα 8)
Το παγκόσμιο δίκτυο δωρεάς οργάνων ( The United Network of Organ Sharing-UNOS) πρόσφατα ενέκρινε μια μείζονα αναθεώρηση στην πολιτική κατανομής της καρδιάς ως οργάνου μεταμόσχευσης, μειώνοντας έτσι τις λίστες αναμονής για μεταμόσχευση ιδιαίτερα για τους πιο επιβαρυμένους ασθενείς .Επίσης κατόρθωσε μια πιο δίκαιη κατανομή των δοτών , εισάγοντας μια καλύτερη διαστρωμάτωση ασθενών, διεύρυνε τη γεωγραφική κατανομή , ενώ καθιέρωσε την υποχρεωτική επαναξιολόγηση των ‘’υψηλής –προτεραιότητας’’ ασθενών υποψήφιων για μεταμόσχευση (εικόνα 9).

Σημαντικά χαρακτηριστικά του νεότερου συστήματος περιλαμβάνουν την υψηλή προτεραιότητα των προσωρινών συσκευών υποβοήθησης και την υποβάθμιση των σταθερών ασθενών με διαρκή LVAD.Στο νεότερο σύστημα κατανομής δεν ανατέθηκε προτεραιότητα ασθενών με μη διατατικές μυοκαρδιοπάθειες συμπεριλαμβανομένου και της υπερτροφικής και της περιοριστικής μυοκαρδιοπάθειας παρά την αυξημένη θνητότητα των ασθενών αυτών που παρατηρήθηκε στις λίστες αναμονής. Η έλλειψη οργάνων συνεχίζει να αποτελεί περιορισμό στις μεταμοσχεύσεις που γίνονται ετησίως. Αν κ η μετά τη μεταμόσχευση επιβίωση είναι άριστη , η ανοσολογική απόκριση του ξενιστή στο μεταμοσχευμένο όργανο , οι συστηματικές λοιμώξεις , τα φάρμακα , η πιθανότητα ισχαιμίας και οι παραδοσιακοί παράγοντες κινδύνου για στεφανιαία νόσο περιορίζουν μια ενδεχόμενη μεταμόσχευση . Η πρόωρη δυσλειτουργία του μοσχεύματος (Primary graft dysfunction (PGD)— συνεχίζει να συνεισφέρει στη μετά τη μεταμόσχευση θνητότητα. Η διαχείριση της PGD περιλαμβάνει άμεση διεγχειρητική αναγνώριση , έγκαιρη έναρξη VA-ECMO και μετεγχειρητική τιτλοποίηση ανοshockαταστολής. Η πλειοψηφία των ασθενών με δυσλειτουργία του μοσχεύματος καταφέρνουν να απογαλακτιστούν από τη VA-ECMO. Ένας επιπλέον στόχος για να βελτιωθεί το αποτέλεσμα μετά τη μεταμόσχευση αποτελεί η εξατομικευμένη ανοσoκαταστολή . Αν και η βιοψία αποτελεί τη standard τεχνική για ανίχνευση της απόρριψης του μοσχεύματος σε πρώιμο στάδιο, το προφίλ γονιδιακής έκφρασης με Allomap (CareDx, Brisbane, California)και η μέτρηση ελευθέρων κυττάρων DNA του δότη διευκολύνει το μη επεμβατικό screening για ενδεχόμενη απόρριψη. Οι πρόσφατες κατευθυντήριες οδηγίες του ISHLT (ISHLT = International Society for Heart and Lung Transplant) υποστηρίζουν τη παρακολούθηση μιας πιθανής απόρριψης του μοσχεύματος μέσω ελέγχου της γονιδιακής έκφρασης σε χαμηλού κινδύνου ασθενείς 6 μήνες έως 5 έτη μετά τη μεταμόσχευση. Η μακροπρόθεσμη επιβίωση του μοσχεύματος είναι περιορισμένη εξ αιτίας της ανάπτυξης αγγειοπάθειας του αλλομοσχεύματος (cardiac allograft vasculopathy (CAV), μιας νόσου των στεφανιαίων αγγείων η οποία χαρακτηρίζεται από ινώδης υπερπλασία , επηρεάζοντας μέχρι και το 75% των ασθενών ,3 χρόνια μετά τη μεταμόσχευση. Η χρήση του IVUS ως μέρος της καθιερωμένης στεφανιογραφίας ανέδειξε CAV στο ½ των μεταμοσχευμένων ασθενών σε σύγκριση με το 10%-20% των ασθενών που υποβλήθηκαν σε μεμονωμένη στεφανιογραφία (χωρίς τη χρήση IVUS ). Μετά τη μεταμόσχευση συνταγογραφείται επιθετική υπολιπιδαιμική αγωγή . Πιο συγκεκριμένα η πραβαστατίνη φαίνεται να βελτιώνει τη LDL και τα TG ενώ αυξάνει την HDL, μειώνει την πιθανότητα για CAV και βελτιώνει την επιβίωση. Νεότεροι ανοσοτροποιητικοί παράγοντες όπως οι mycophenolate mofetil, sirolimus, και everolimus, αποδεικνύονται εξίσου αποτελεσματικοί στην πρόληψη του CAV συγκρινόμενη με την αζαθειοπρίνη.
ΜΑΚΡΟΠΡΟΘΣΕΜΗ ΔΙΑΧΕΙΡΙΣΗ ΠΡΟΧΩΡΗΜΕΝΗΣ ΚΑΡΔΙΑΚΗΣ ΑΝΕΠΑΡΚΕΙΑΣ : ΜΗΧΑΝΙΚΗ ΥΠΟΣΤΗΡΙΞΗ ΤΗΣ ΚΥΚΛΟΦΟΡΙΑΣ
Η μελέτη REMATCH (Randomized Evaluation of Mechanical Assistance for the Treatment of Congestive HF trial) ήταν η πρώτη μελέτη που συνέκρινε τα οφέλη των LVAD συσκευών σε σχέση με τη συμβατική φαρμακευτική αγωγή σε ασθενείς με τελικού σταδίου ΚΑ, ακατάλληλους για μεταμόσχευση .Από τότε η θεραπεία με συσκευές υποβοήθησης της αριστερής κοιλίας έχει εξελιχθεί ταχέως, ενώ έχουν υπάρξει βελτιώσεις στη διάρκεια ,στις επιπλοκές που προκαλούν οι LVAD ,καθώς και στην επιβίωση. Από το 2017, πάνω από τους μισούς ασθενείς που υποβλήθηκαν σε μεταμόσχευση , υποστηρίχθηκαν μηχανικά ( ISHLT registry). Η καταγραφή INTERMACS αναφέρει ότι πάνω από 3000 LVADS εμφυτεύονται ετησίως στις ΗΠΑ, με περισσότερο από τις μισές να είναι ο τελικός προορισμός της θεραπείας . Η πιο πρόσφατη συσκευή που θα λάβει έγκριση από το FDA ως ‘’γέφυρα’’ για μεταμόσχευση είναι η HeartMate 3. Αυτή η κεντρομόλος αντλία κατασκευάστηκε ώστε να μειωθεί η στάση του αίματος ,που έχει ως αποτέλεσμα τη δημιουργία θρόμβων , αλλά κ για να παραταθεί η διάρκεια χρήσης της. Η αντλία είναι προγραμματισμένη να παράγει έναν τεχνητό σφυγμό , με ποικίλες ταχύτητες οι οποίες κάθε 2 sec προκαλούν αλλαγές στην ροή και στην πίεση ,σε μια προσπάθεια να μειωθεί ο κίνδυνος θρόμβωσης της αντλίας. Στη μελέτη MOMENTUM 3 συγκρίθηκε η HeartMate 3 με τη HeartMate ΙΙ. Αξιολογώντας το πρωτογενές καταλυτικό σημείο της επιβίωσης (χωρίς την παρουσία ΑΕΕ , ή την ανάγκη αλλαγής ή αντικατάστασης της συσκευής) η HeartMate 3 δεν ήταν κατώτερη από τη HeartMate ΙΙ, με σημαντικά μικρότερα ποσοστά αλλαγής της αντλίας λόγω θρόμβωσης της. Όταν και οι δυο αυτοί πληθυσμοί συγκρίθηκαν δυο έτη μετά ,το 76.9% αυτών που υποστηρίχτηκαν με HeartMate 3 πέτυχε καλύτερο πρωτογενές καταλυτικό σημείο σε σχέση με το 64,8% των ασθενών με την προηγούμενη έκδοση HeartMate. Η απουσία αιμορραγιών που δεν σχετίζονται με το χειρουργείο ,θρομβοεμβολικών φαινομένων, η απουσία θρόμβωση της αντλίας ,και τα νευρολογικά συμβάματα υποστήριξαν την ανωτερότητα της HeartMate 3 σε σχέση με τη HeartMate ΙΙ. Δυσμενείς επιπλοκές (όπως ΑΕΕ, αιμορραγίες κ.τ.λ. ) αποτελούν την αχίλλειο πτέρνα των LVAD. Στη μελέτη MOMENTUM 3 , 10% των ασθενών που υποστηρίζονταν με HeartMate 3 βίωσε ΑΕΕ ( 7% αναπηρικό ΑΕΕ ), το 43% παρουσίασε αιμορραγία μη σχετιζόμενη με το χειρουργείο ,το 24% λοίμωξη σχετιζόμενη με τον καθετήρα, και το 32% παρουσίασε σημεία δυσλειτουργίας της δεξιάς κοιλίας. Όλες αυτές οι επιπλοκές της συσκευής συνεισέφεραν σημαντικά στη θνητότητα και θνησιμότητα της συσκευής, και ίσως κάνουν απαραίτητη την επαναξιολόγηση των υποψηφίων για μεταμόσχευση. Σε ασθενείς ακατάλληλους για μεταμόσχευση, η χρήση των LVAD ως τελικά θεραπεία συνεχίζει να ανθεί. Σ αυτούς τους ασθενείς η αξιολόγηση του προφίλ INTERMACS μπορεί να συνεπικουρίσει στην αναγνώριση του κατάλληλου χρονικού πλαισίου εμφύτευσης της συσκευής. Η μελέτη ROADMAP αξιολόγησε ασθενείς με προχωρημένη ΚΑ που δεν αντιμετωπίσθηκαν με ινότροπα (INTERMACS profiles 4 με 7) , και οι οποίοι ανέδειξαν ανωτερότητα ως προς την επιβίωση και το λειτουργικό status συγκρινόμενοι με ασθενείς που αντιμετωπίσθηκαν φαρμακευτικά, έχοντας όμως ως αντάλλαγμα αυξημένες επιπλοκές και νοσηλείες. Είναι επίσης σημαντικό να αναφερθεί ότι δεν υπάρχει παγκόσμια κατευθυντήρια οδηγία να πληροφορήσει τον ασθενή για την επιλογή της θεραπείας με LVAD ενώ το προφίλ INTERMACS είναι πιθανόν μη επαρκές για να ποιοτικοποιήσει το ρίσκο του ασθενούς. Άλλοι παράγοντες που πρέπει να ληφθούν υπ όψιν , είναι το φύλο, η ηλικία, η ‘’ευθραυστότητα’’ των ασθενών, και η ανάγκη για συνακόλουθες παρεμβάσεις. Επιπλέον, μια πλήρης ψυχολογική αξιολόγηση μπορεί να βοηθήσει τον ασθενή να μείνει ικανοποιημένος από τη θεραπεία με LVAD. Το χαμηλό κοινωνικοοικονομικό status από μόνο του δεν πρέπει να είναι αιτία αποκλεισμού από τη χρήση LVAD.
Νεότερα δεδομένα από μελέτες με LVAD προτείνουν ότι μερικοί ασθενείς είναι ικανοί να πετύχουν μερική ή πλήρη βελτίωση της λειτουργικότητας της αριστερής κοιλίας με την υποστήριξη με LVAD.Η μηχανική υποστήριξη μπορεί να βελτιώσει την υπερτροφία των τοιχωμάτων, την ευαισθησία των β-υποδοχέων, το μεταβολισμό του κολλαγόνου καθώς και την κυτταροσκελετική δομή. Παρά αυτές τις ενθαρρυντικές μοριακές αλλαγές σύγχρονες μελέτες προτείνουν ότι <5% των ασθενών με LVAD, έλαβαν συσκευή εμφύτευσης για ανάρρωση του μυοκαρδίου. Πολλά κέντρα έχουν αναπτύξει εξατομικευμένα πρωτόκολλα ανάρρωσης ώστε να αναγνωρίσουν τους ασθενείς που θα ωφεληθούν με εμφύτευση LVΑD. Το I-CARS score,το οποίο περιλαμβάνει ηλικία <50 ετών, μη ισχαιμικής αιτιολογίας ΚΑ , χρόνος διάγνωσης <2 έτη, απουσία ICD, κρεατινίνη < 1,2 mg/dl, και τελοδιαστολική διάμετρο αριστερής κοιλίας <65mm, φαίνεται να διαστρωματώνει ικανοποιητικά ασθενείς με πιθανότητα ανάρρωσης. Συνεχιζόμενη έρευνα επικεντρώνεται σε βιοχημικά ή μοριακά μονοπάτια που είναι υπεύθυνα για το ανάστροφο remodeling , σε μια προσπάθεια ανάπτυξης θεραπευτικών παραγόντων βελτίωσης της λειτουργικότητας της αριστερής κοιλίας. Το μέλλον των συσκευών υποβοήθησης πιθανώς θα στραφεί σε λιγότερο επεμβατικές θεραπείες εμφύτευσης (για παράδειγμα μέσω πλάγιας θωρακοτομής) καθώς και υιοθέτησης πλήρως εμφυτεύσιμων συσκευών ενώ μπορεί να διευκολύνει τους υψηλού κινδύνου ασθενείς με εξ αποστάσεως παρακολούθηση.
ΖΩΝΤΑΣ ΜΕ ΠΡΟΧΩΡΗΜΕΝΗ ΚΑΡΔΙΑΚΗ ΑΝΕΠΑΡΚΕΙΑ
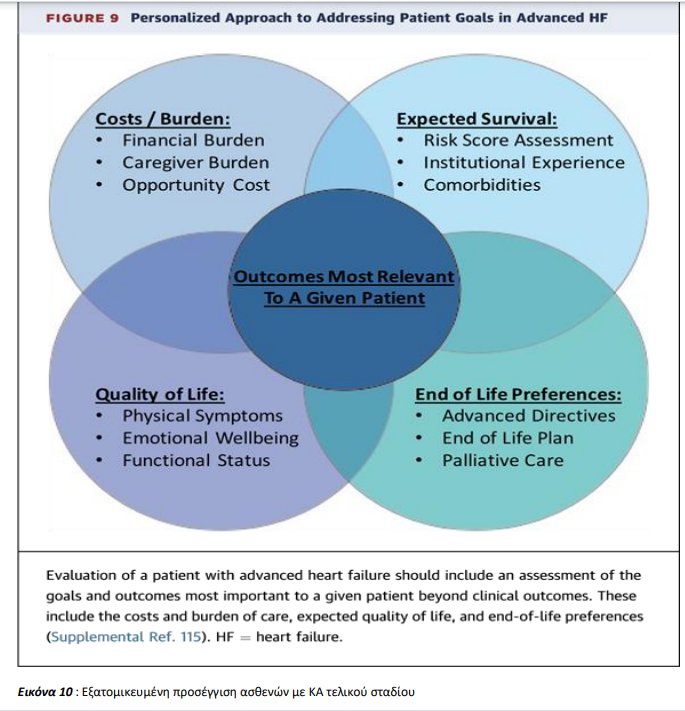
Αν και όπως προαναφέρθηκε οι βραχυχρόνιες και μακροχρόνιες θεραπείες έχουν ως σκοπό να αυξήσουν την επιβίωση, στην πραγματικότητα συμμετέχουν λιγότερο στην εξάλειψη των συμπτωμάτων και την ψυχολογική επιβάρυνση αυτών των ασθενών. Οι ασθενείς συχνά έχουν λίγη επίγνωση σχετικά με την εξέλιξη της πάθησής τους και την αναμενόμενη θνητότητα ,ειδικά ,οι ασθενείς οι οποίοι δεν είναι υποψήφιοι για προχωρημένη ΚΑ. Αν και οι περισσότερες κλινικές μελέτες επικεντρώνονται στη θνητότητα και στις επανεισαγωγές ,πολλοί ασθενείς εκτιμούν περισσότερο την ποιότητα ζωής και την ανακούφιση των συμπτωμάτων, παρά τη μακροζωία (εικόνα 10). Ως εκ τούτου , νεότερα δεδομένα προσεγγίζουν την ποιότητα ζωής και τη διαχείριση των συμπτωμάτων σα μέρος της παρηγορητικής-ανακουφιστικής θεραπείας. Μια πρόσφατη τυχαιοποιημένη μελέτη απέδειξε σημαντική βελτίωση στην παρηγορητική θεραπεία της ΚΑ στην ποιότητα ζωής , το άγχος και την κατάθλιψη σε σχέση με τη συνήθη τακτική αγωγή. Η παρηγορητική θεραπεία , πριν την τοποθέτηση LVAD ή πριν τη μεταμόσχευση είναι σημαντική για τους ασθενείς. Με αυτόν τον τρόπο, οι ασθενείς και οι οικογένειες τους αισθάνονται ‘’εξουσιοδοτημένοι’’ στο να λαμβάνουν δύσκολες αποφάσεις και να τιμήσουν τις επιθυμίες τους έως το τέλος της ζωής. Παρά την πρόοδο σε αυτόν τον τομέα, παραμένει πολλή δουλειά να γίνει αφού μόνο το 34 % των ασθενών με ΚΑ παραπέμπονται σε παρηγορητική θεραπεία στον τελευταίο μήνα ζωής , με μέσο χρόνο αναφοράς έως το θάνατο να είναι λιγότερο από δυο εβδομάδες.
ΝΕΟΤΕΡΕΣ ΚΑΤΕΥΘΥΝΣΕΙΣ – ΣΥΜΠΕΡΑΣΜΑΤΑ
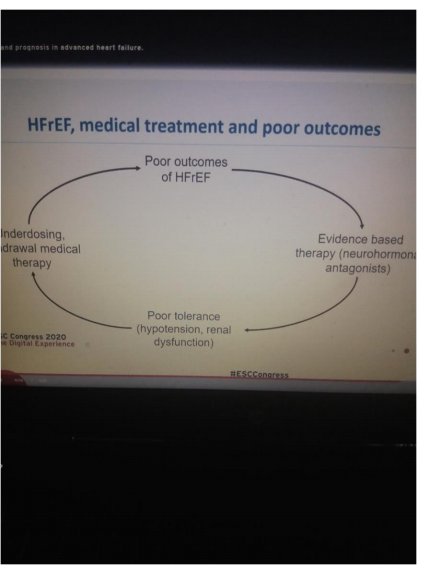
Η προχωρημένη ΚΑ παραμένει μια επιδημιολογική, κλινική και οικονομική πρόκληση για τους ασθενείς , τους ιατρούς και την πολιτεία. Πρόσφατες βελτιώσεις στις εξειδικευμένες θεραπείες βοήθησαν τους περισσότερους ασθενείς να ζήσουν περισσότερο, αλλά από την άλλη πλευρά έχουν ουσιαστικά αυξήσει την κλινική περιπλοκότητα και το κόστος νοσηλείας. Αν και οι προσωρινές συσκευές υποβοήθησης έφεραν την επανάσταση στην αντιμετώπιση του καρδιογενούς shock, οι περισσότερες μελέτες περιορίζουν τη χρήσης τους σε συγκεκριμένους ασθενείς. Καθώς η χρήση μόνιμων συσκευών υποβοήθησης αυξάνεται , νέα κριτήρια και κατευθυντήριες οδηγίες θα πρέπει να συνταχθούν ώστε να συγκρατήσουν το κόστος θεραπείας και να βελτιώσουν τα μετά τη μεταμόσχευση αποτελέσματα. Όσο αναφορά τη μεταμόσχευση , πρέπει να γίνει δουλειά στην τράπεζα δοτών καθώς και περισσότερη έρευνα που αφορά τις βελτιώσεις της επιβίωσης του αλλομοσχεύματος καθώς και περιορισμό εμφάνισης αγγειοπάθειας (PGD και CAV). Επιπλέον χρειάζεται εξατομικευμένη προσέγγιση στην ανοσoκαταστολή, ώστε να αυξηθεί η ανοχή του μοσχεύματος και να περιοριστούν οι λοιμώξεις. Εν κατακλείδι ,πρέπει να συνεχίσουμε την ολοκληρωμένη -εξατομικευμένη βάση συμπτωμάτων θεραπεία ,στον αλγόριθμο της ΚΑ ,σε μια προσπάθεια να βοηθήσουμε τους ασθενείς με προχωρημένη ΚΑ όχι μόνο να ζήσουν μακροβιότερα , αλλά και καλύτερα. Η εικόνα είναι από παρουσίαση στο πρόσφατο Πανευρωπαϊκό και δείχνει τους λόγους που χειροτερεύει η ΚΑ
Article:

Επιμέλεια: Κατερίνα Ζαφείρη, Καρδιολόγος
