Το σύνδρομο Brugada είναι μία κληρονομούμενη καναλοπάθεια που μεταβάλλει τα κύρια διαμεμβρανικά ρεύματα ιόντων που ρυθμίζουν το δυναμικό ενέργειας του καρδιακού κυττάρου. Οι αλλαγές αυτές όχι μόνο τροποποιούν το ΗΚΓ ηρεμίας, αλλά επίσης προδιαθέτουν την εμφάνιση κακοήθων κοιλιακών αρρυθμιών που μπορεί να οδηγήσουν σε συγκοπή, καρδιακή ανακοπή και αιφνίδιο καρδιακό θάνατο. Το σύνδρομο αυτό είναι υπεύθυνο για σχεδόν 20% όλων των αιφνίδιων καρδιακών θανάτων σε ασθενείς με δομικά φυσιολογικές καρδιές και για πάνω από 12% όλων των αιφνίδιων καρδιακών θανάτων .Το σύνδρομο Brugada διαγιγνώσκεται με βάση τα ΗΚΓ χαρακτηριστικά του που είναι η κοίλη ανάσπαση του ST διαστήματος (coved type) τουλάχιστον 2mm που ακολουθείται από αρνητικό κύμα T σε μία από τις δεξιές προκάρδιες απαγωγές . Οι αλλαγές αυτές εμφανίζονται αυτόματα ή μετά τη χορήγηση αποκλειστή των διαύλων νατρίου. Παρόλο που οι γνώσεις μας για το σύνδρομο αυτό έχουν αυξηθεί από το 1992 που περιγράφτηκε για πρώτη φορά, η πρωταρχική θεραπευτική επιλογή παραμένει η εμφύτευση ICD με σκοπό την αποφυγή του ΑΚΘ
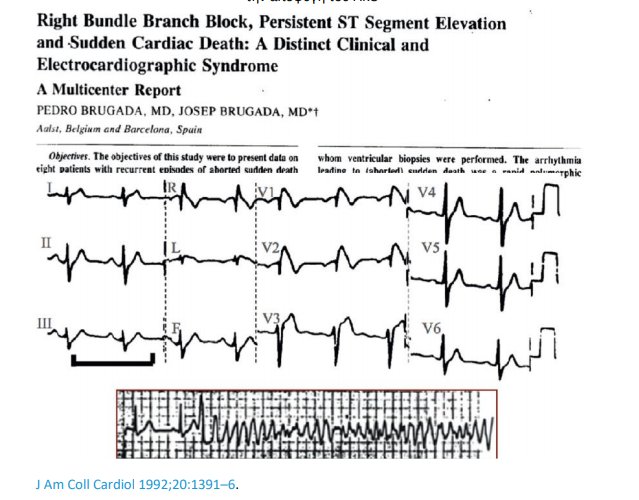
Γι’ αυτό, μεγάλη προσπάθεια γίνεται και στη διαστρωμάτωση κινδύνου ασθενών που θα ωφεληθούν από την εμφύτευση ICD.
ΕΠΙΔΗΜΙΟΛΟΓΙΑ
Το σύνδρομο Brugada έχει εκτιμώμενο επιπολασμό της τάξης 0,01-0,3% , ο οποίος μπορεί να ποικίλει σημαντικά ανάλογα με τον πληθυσμό που μελετάται. Είναι πιο συχνό στο πληθυσμό της νότιας Ασίας με τον υψηλότερο επιπολασμό να καταγράφεται στην Ταϋλάνδη(περίπου 6.8/1000 ασθενείς).Ο πραγματικός επιπολασμός του συνδρόμου είναι πιθανώς υψηλότερος από αυτόν που καταγράφεται εξαιτίας της πλειοψηφίας των ασθενών που είναι ασυμπτωματικοί σε συνδυασμό με την δυναμική φύση των αλλαγών στο ΗΚΓ. Τυπικά διαγιγνώσκεται σε μεσήλικες ασθενείς, όποτε και συμβαίνουν οι περισσότερες αρρυθμιολογικές επιπλοκές. Τα παιδιά είναι λιγότερο πιθανόν να διαγνωστούν με σύνδρομο Brugada. Παρόλο τον αυτοσωμικό κυρίαρχο τύπο κληρονομικότητας, οι άνδρες προσβάλλονται πιο συχνά από τις γυναίκες σε αναλογία 9:1. Αυτό πιθανόν οφείλεται σε διαφορές στις ορμόνες (κυρίως στα επίπεδα τεστοστερόνης). Επίσης εικάζεται ότι αυτή η αναλογία μπορεί να οφείλεται σε διαφορές μεταξύ των δύο φύλων ως προς την έκφραση διαμεμβρανικών ρευμάτων ιόντων.
ΔΙΑΓΝΩΣΗ
Επί του παρόντος, η διάγνωση του συνδρόμου Brugada βασίζεται σε χαρακτηριστικά στο ΗΚΓ που είναι η ανάσπαση του ST διαστήματος στις δεξιές προκάρδιες απαγωγές με εικόνα RBBB. Υπάρχουν τρεις τύποι με βάση το ΗΚΓ(ΕΙΚΟΝΑ 1):
• Τύπος 1 με κοίλη ανάσπαση του ST διαστήματος (coved type) (≥2mm) που ακολουθείται από αρνητικό κύμα T χωρίς διαχωριστικά ισοηλεκτρικά διαστήματα.
• Τύπος 2 με ανάσπαση του ST διαστήματος τύπου σέλλας (saddle-back type) που ακολουθείται από θετικό ή διφασικό κύμα T.
• Τύπου 3 με ανάσπαση του ST διαστήματος ≤ 1mm σε δεξιά προκάρδια απαγωγή, είτε τύπου coved είτε τύπου saddle-back.
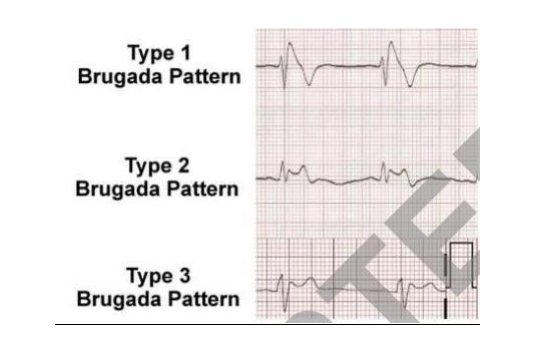
ΕΙΚΟΝΑ 1
Αυτές οι μορφές ΗΚΓ μπορεί να εμφανίζονται αυτόματα, ή μετά τη χορήγηση φαρμάκων που αποκλείουν τους διαύλους νατρίου όπως είναι η ασμαλίνη, η προκαιναμίδη και η φλεκαινίδη. Όμως, μόνο ο τύπος 1 θεωρείται διαγνωστικός για το σύνδρομο Brugada. Οι τύποι 2 και 3 μπορεί να υποδηλώνουν αλλά δεν είναι επαρκείς για τη διάγνωση του συνδρόμου. Εάν, όμως, με τη χορήγηση αποκλειστή διαύλου νατρίου ο τύπος 2 ή 3 μετατραπεί σε τύπο 1, τότε βγαίνει η διάγνωση του συνδρόμου Brugada. Επίσης, η ευαισθησία για τη διάγνωση αυξάνεται εάν οι προκάρδιες απαγωγές V1 και V2 τοποθετηθούν στο 2ο μεσοπλεύριο διάστημα αντί για το 4ο που τοποθετούνται κανονικά. Πριν το 2013,η διάγνωση του συνδρόμου Brugada απαιτούσε την ύπαρξη του χαρακτηριστικού ΗΚΓ μαζί με μία από τις ακόλουθες κλινικές εκδηλώσεις:
1. Οικογενειακό ιστορικό αιφνίδιου καρδιακού θανάτου σε ηλικία κάτω των 45 ετών.
2. Ιστορικό συμπτωμάτων σχετιζόμενων με αρρυθμία όπως βαγοτονική συγκοπή, αγωνιώδης αναπνοή στον ύπνο ή ανάνηψη μετά από αιφνίδιο καρδιακό θάνατο.
3. Πρόκληση VT ή VF με προγραμματισμένη ηλεκτρική διέγερση.
Το 2013, ένα consensus ειδικών αφαίρεσε αυτές τις απαιτήσεις για την ύπαρξη κλινικών εκδηλώσεων καθώς πολλοί ασθενείς με την κλασσική μορφή στο ΗΚΓ για σύνδρομο Brugada ήταν ασυμπτωματικοί και παρέμειναν με ακαθόριστη διάγνωση. Έτσι, έχοντας τον τύπο 1 είναι αρκετό για να τεθεί η διάγνωση, αφού πρώτα αποκλειστούν άλλες οντότητες με παρόμοια ΗΚΓ ευρήματα όπως είναι η περικαρδίτιδα, η πνευμονική εμβολή, η μυοκαρδιακή ισχαιμία της δεξιάς κοιλίας και οι ηλεκτρολυτικές διαταραχές. Δεδομένης της δυναμικής φύσης των αλλαγών στο ΗΚΓ στο σύνδρομο Brugada, εάν υπάρχει η υποψία του συνδρόμου πρέπειτο ΗΚΓ να επαναλαμβάνεται σε τακτά χρονικά διαστήματα. Άλλα ΗΚΓ χαρακτηριστικά του συνδρόμου περιλαμβάνουν το ευρύ κύμα P, παράταση του PR διαστήματος και διεύρυνση του QRS, ιδίως σε ασθενείς με μετάλλαξη στο γονίδιο SCN5A. Στο ΣΧΗΜΑ 1 που ακολουθεί παρουσιάζονται δύο ακόμη επιπρόσθετα κριτήρια που βοηθούν στη διάγνωση του συνδρόμου Brugada σε περιπτώσεις ΗΚΓ τύπου 2
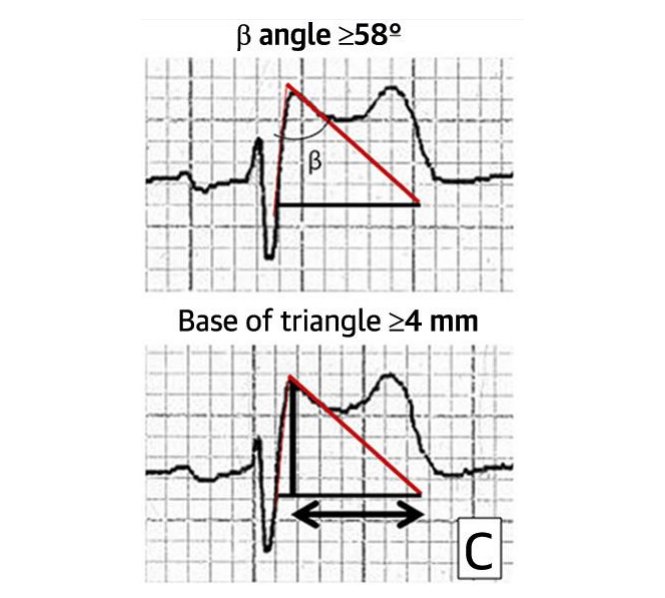
ΣΧΗΜΑ 1:
Άνω εικόνα: Μέτρηση της γωνίας β όπως περιγράφεται από τον Chevallier και συνεργάτες
Κάτω εικόνα: Μέτρηση της βάσης του τριγώνου του κύματος r’ 5mm κάτω από το υψηλότερο σημείο του.
ΠΑΘΟΦΥΣΙΟΛΟΓΙΑ
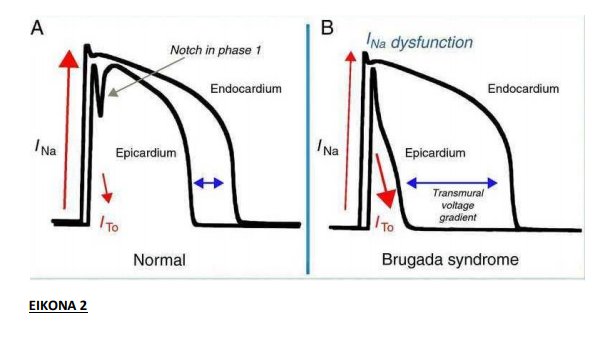
Το σύνδρομο Brugada είναι μία ιοντική καναλοπάθεια που ευθύνεται για την ανώμαλη ΗΚΓ μορφή του και την προδιάθεση για κακοήθεις αρρυθμίες. Προκαλείται από μεταβολές στους διαύλους νατρίου , ασβεστίου ή καλίου που προκαλούν είτε μειωμένα εσώστροφα (νατρίου και ασβεστίου) ρεύματα , είτε αυξημένα εξώστροφα (καλίου) ρεύματα. Αυτές οι αλλαγές μπορεί να οδηγήσουν σε απώλεια του δυναμικού ενέργειας στο επικάρδιο της δεξιάς κοιλίας που έπειτα μπορεί να πυροδοτήσει κοιλιακή αρρυθμία. Η υποκείμενη παθοφυσιολογία, όμως, συνεχίζει να παραμένει ασαφής με μεγάλη αντιπαράθεση ανάμεσα σε δύο αλληλεπικαλυπτόμενες υποθέσεις: η ύπαρξη μίας πρώιμης επαναπόλωσης έναντι της ύπαρξης μίας πρώιμης εκπόλωσης. Ο πιο ευρέως προτεινόμενος ηλεκτροφυσιολογικός μηχανισμός περιγράφει το σύνδρομο Brugada ως μία διαταραχή πρώιμης επαναπόλωσης εξαιτίας της ανώμαλης μείωσης της διάρκειας του δυναμικού ενέργειας στο επικάρδιο, με αποτέλεσμα τη δημιουργία κλίσης δυναμικού μεταξύ επικαρδίου-ενδοκαρδίου που θέτει τις προϋποθέσεις για σχηματισμό κυκλώματος επανεισόδου κατά μήκος του μυοκαρδίου (ΕΙΚΟΝΕΣ 2 ΚΑΙ 3).
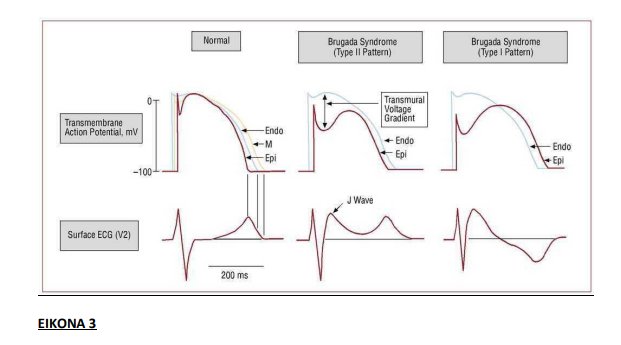
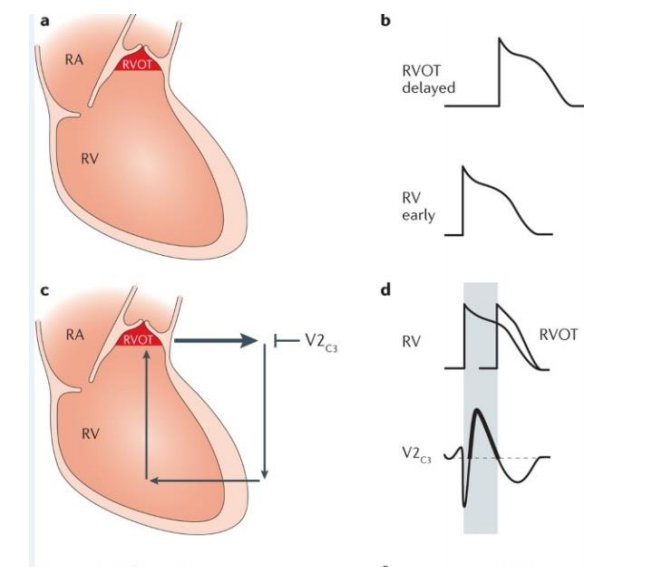
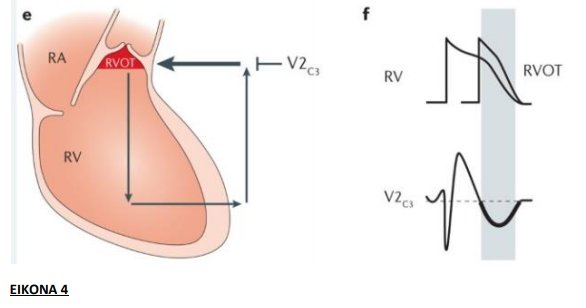
Εναλλακτικά, η υπόθεση της εκπόλωσης υποστηρίζει την ύπαρξη καθυστέρησης της αγωγής στον χώρο εξόδου της δεξιάς κοιλίας (RVOT) (EIKONA 4).
Mε το σύνδρομο Brugada έχουν συσχετιστεί μεταλλάξεις σε 22 γονίδια. Η πιο κοινή μετάλλαξη είναι στο γονίδιο SCN5A που συναντάται περίπου στο 15-30% των ασθενών. Το γονίδιο SCN5A είναι υπεύθυνο για την Α υπομονάδα του διαύλου νατρίου στο καρδιακό κύτταρο. Ελλείμματα περιλαμβάνουν μετατοπίσεις, μεταλλάξεις διαγραφής που οδηγούν σε αδυναμία έκφρασης του διαύλου και κατά συνέπεια σε μειωμένη πυκνότητα του INa. Άλλες λιγότερο συχνές μεταλλάξεις αφορούν στα γονίδια GPD1L,a1-(CACNA1C) και b- (CACNB2b),Irx-3 και Irx-5 και SCN1B,SCN3B,KCNE3.
ΚΛΙΝΙΚΕΣ ΕΚΔΗΛΩΣΕΙΣ
Οι περισσότεροι ασθενείς με διαταραχές τύπου Brugada στο ΗΚΓ είναι ασυμπτωματικοί και δυστυχώς συχνά παρουσιάζονται ύστερα από επιτυχή ανάνηψη από ΑΚΘ σε έδαφος πολύμορφης VT ή VF. Όμως, επειδή το σύνδρομο έχει γίνει πιο ευρέως γνωστό και οι ασυμπτωματικοί ασθενείς διαγιγνώσκονται πιο συχνά, η συχνότητα του ΑΚΘ ως πρώτη εκδήλωση έχει μειωθεί. Άλλα συμπτώματα περιλαμβάνουν τη συγκοπή, νυκτερινές αγωνιώδεις αναπνοές και επιληπτικές κρίσεις. Το αίσθημα παλμών είναι επίσης συχνό αφού πάνω από 20% των ασθενών με σύνδρομο Brugada έχουν παροξυσμικές υπερκοιλιακές ταχυκαρδίες με την κολπική μαρμαρυγή να βρίσκεται σε μεγάλο ποσοστό. Τυπικά, οι κακοήθεις αρρυθμίες προκαλούνται κατά τη διάρκεια υψηλού τόνου του πνευμονογαστρικού όπως κατά τη διάρκεια του ύπνου ή μετά την κατανάλωση μεγάλου γεύματος. Ο πυρετός και μία μεγάλη λίστα φαρμάκων όχι μόνο αποκαλύπτουν ένα υποκείμενο σύνδρομο Brugada, αλλά επίσης μπορεί να οδηγήσουν σε κακοήθεις αρρυθμίες. Τα παραπάνω συμπτώματα τυπικά συμβαίνουν κατά τη διάρκεια της ενηλίκου ζωής με ένα μέσο όρο ηλικίας του ΑΚΘ τα 41 έτη.
ΔΙΑΣΤΡΩΜΑΤΩΣΗ ΚΙΝΔΥΝΟΥ
Διαστρωμάτωση κινδύνου πρέπει να γίνεται σε όλους τους ασθενείς με σύνδρομο Brugada γιατί καθορίζει την περαιτέρω αντιμετώπιση. Παρά τα χρόνια της διαρκούς έρευνας, ακόμη αποτελεί πρόκληση αλλά και ανάγκη, ιδίως τώρα που τα κλινικά κριτήρια για τη διάγνωση του συνδρόμου δεν είναι πλέον απαραίτητα.
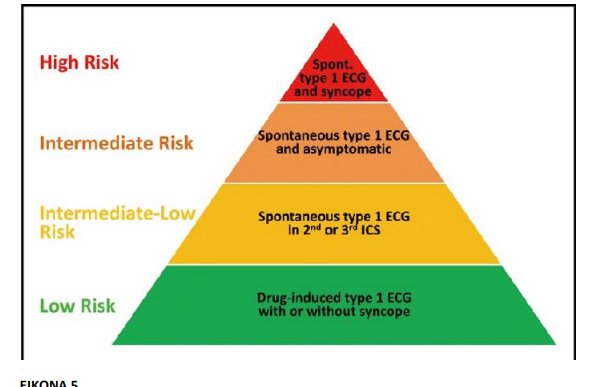
Η αρχική αξιολόγηση πρέπει να περιλαμβάνει ένα λεπτομερές ιστορικό. Κάθε ασθενής με ιστορικό VT/VF ή με επιτυχή ανάνηψη από ΑΚΘ θεωρείται υψηλού κινδύνου, καθώς η επίπτωση υποτροπής είναι πολύ υψηλή(48% στη 10ετία).Γι’ αυτούς τους ασθενείς δεν χρειάζεται περαιτέρω διαστρωμάτωση καθώς χρήζουν ICD για δευτερογενή πρόληψη . Σε αντίθεση, ο ετήσιος κίνδυνος καρδιακού συμβάντος σε έναν τελείως ασυμπτωματικό ασθενή είναι σημαντικά μικρότερος με υπολογιζόμενη επίπτωση της τάξης του 0,5-1,5% ετησίως. Έτσι, μία διεξοδική αξιολόγηση παραγόντων κινδύνου χρειάζεται για να διαχωριστούν οι ασθενείς υψηλού και χαμηλού κινδύνου για μείζον καρδιακό συμβάν. Επίσης, ο τρόπος με τον οποίο διαγιγνώσκεται το σύνδρομο Brugada είναι σημαντικός για τη διαστρωμάτωση κινδύνου. Ο τύπου 1 είναι διαγνωστικός ,είτε εμφανίζεται αυτόματα είτε μετά την έγχυση φαρμάκου. Αρκετές μελέτες έχουν δείξει σημαντικά υψηλότερο κίνδυνο για δυσμενή συμβάντα στην πρώτη περίπτωση τύπου 1 συνδρόμου Brugada (αυτόματο) από ότι στην δεύτερη(μετά την χορήγηση φαρμάκου). Εκτός από την ύπαρξη αυτόματου τύπου 1 Brugada, το ιστορικό αρρυθμιογενούς συγκοπής σε ασθενή με τύπου 1 Brugada αποτελεί παράγοντα κινδύνου για αιφνίδιο καρδιακό θάνατο. Μελέτες έχουν δείξει ότι η συγκοπή ανεξάρτητα αυξάνει τον κίνδυνο για κοιλιακές αρρυθμίες με ετήσιο ρυθμό 1,9%. Ο κίνδυνος αυτός αυξάνεται περισσότερο σε ασθενείς με ύπαρξη αυτόματου τύπου 1 Brugada. Πρέπει , όμως, να αποκλειστεί η περίπτωση βαγοτονικής/νευρογενούς συγκοπής καθώς έχει αποδειχτεί ότι τέτοιοι ασθενείς δεν έχουν αυξημένο κίνδυνο για κακοήθεις αρρυθμίες. (ΕΙΚΟΝΑ 5)
Πολλές μελέτες έχουν προσπαθήσει να προσδιορίσουν επιπρόσθετους ανεξάρτητους παράγοντες που προδιαθέτουν τους ασθενείς με σύνδρομο Brugada προς δυσμενή συμβάντα. Το άρρεν φύλο, ειδικές γενετικές μεταλλάξεις και οι συγγενείς πρώτου βαθμού με ΑΚΘ, είναι δείκτες που έχουν μελετηθεί και που έχουν, όμως, αντικρουόμενα αποτελέσματα. Πιο πρόσφατα, έχουν αρχίσει προσπάθειες δημιουργίας συστημάτων σκορ που περιλαμβάνουν πολλαπλούς παράγοντες για την ανάδειξη ασθενών υψηλού κινδύνου. Ο Sieira και συνεργάτες προτείνουν ένα σκορ με 6 παράγοντες που περιλαμβάνει την ύπαρξη αυτόματου τύπου 1 Brugada σε ΗΚΓ, πρώιμου αιφνίδιου καρδιακού θανάτου σε μέλος της ίδιας οικογένειας, προκλητής VF,συγκοπής, δυσλειτουργίας του φλεβοκόμβου και επιτυχούς ανάνηψης από αιφνίδιο καρδιακό θάνατο(η προγνωστική απόδοση του συστήματος αυτού είναι 0.82,σκορ>2 σχετίζεται με 5ετή πιθανότητα δυσμενούς συμβάντος 9,2%). Παρότι πολλά υποσχόμενο, το σύστημα αυτό δεν έχει ακόμη επικυρωθεί πλήρως. Αμφιλεγόμενος είναι και ο ρόλος της ΗΦΜ στη διαστρωμάτωση κινδύνου, με λίγες μελέτες να έχουν ισχυρά δεδομένα που να υποστηρίζουν την αξία της ως προγνωστικό εργαλείο. Αξιοσημείωτο είναι ότι μία μελέτη του Sieira και συνεργατών έδειξε ότι η αδυναμία πρόκλησης κοιλιακής αρρυθμίας κατά τη διάρκεια ΗΦΜ είχε αρνητική προγνωστική αξία 98% σε 5ετή παρακολούθηση. Άλλες μελέτες όπως η προοπτική PRELUDE και η καταγραφή FINGER δεν βρήκαν διαφορές ως προς την επίπτωση κοιλιακών αρρυθμιών ανάμεσα σε ασθενείς με ή χωρίς προκλητές αρρυθμίες κατά τη διάρκεια ΗΦΜ. Δεν υπάρχει ξεκάθαρη σύσταση για την χρησιμότητα της ΗΦΜ στη διαστρωμάτωση κινδύνου σε ασθενείς με σύνδρομο Brugada. Πρόσφατο consensus ειδικών προτείνει ειδική θεώρηση όσο αφορά στην εμφύτευση ICD σε ασθενείς με προκλητές κοιλιακές αρρυθμίες
Ένας νεότερος, μη-επεμβατικός δείκτης αρρυθμιολογικού κινδύνου είναι ο κατακερματισμός του συμπλέγματος QRS( ≥2 spikes μέσα στο QRS) που φαίνεται να σχετίζεται με σημαντικά υψηλότερο κίνδυνο για VF σε ασθενείς με σύνδρομο Brugada. Αυτή η διατάραξη της εκπόλωσης πιθανώς να υποδεικνύει ένα αρρυθμιολογικό υπόστρωμα που θα μπορούσε να αντιμετωπιστεί με ablation με καθετήρα. Παρομοίως, η παροξυσμική κολπική μαρμαρυγή και η πρώιμη επαναπόλωση στις κατωτεροπλάγιες απαγωγές έχουν συσχετιστεί με αυξημένο κίνδυνο για αρρυθμιολογικά συμβάντα.
ΑΝΤΙΜΕΤΩΠΙΣΗ
Η αντιμετώπιση του συνδρόμου Brugada περιλαμβάνει την αποφυγή ενδεχόμενων πυροδοτήσεων αρρυθμιών, την εμφύτευση ICD και τη χρήση περιορισμένων φαρμακολογικών θεραπειών (ΕΙΚΟΝΑ 6 )
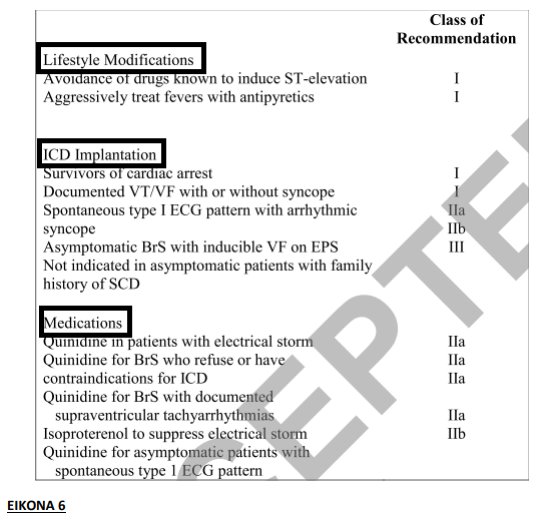
Στη θεραπεία του συνδρόμου σημαντικό ρόλο παίζει η εκπαίδευση του ασθενούς και η παροχή συμβουλών σχετικά με τον τρόπο ζωής. Η εμφάνιση πυρετού(που μπορεί να προκαλέσει την εμφάνιση τύπου 1 ΗΚΓ και να πυροδοτήσει κοιλιακές αρρυθμίες) πρέπει να αντιμετωπίζεται επιθετικά με τη χρήση αντιπυρετικών. Επίσης, οι ασθενείς πρέπει να αποφεύγουν μία λίστα φαρμάκων που μπορεί να προκαλέσουν κακοήθεις αρρυθμίες (www.brugadadrugs.org). Η εμφύτευση ICD παραμένει η μόνη αποδεδειγμένη στρατηγική για την πρόληψη του ΑΚΘ στο σύνδρομο Brugada. Σύμφωνα με τις οδηγίες, ICD συστήνεται σε ασθενείς που έχουν επιβιώσει από καρδιακή ανακοπή, αυτόματη εμμένουσα VT ή συγκοπή που οφείλεται σε κοιλιακή αρρυθμία. Σε ασυμπτωματικούς ασθενείς, ICD μπορεί να εμφυτευθεί εάν προκληθεί κοιλιακή αρρυθμία κατά τη διάρκεια ΗΦΜ(με ένδειξη, όμως, IIb). Σε χαμηλού κινδύνου ασθενείς με HKΓ τύπο Brugada που εμφανίζεται μόνο μετά τη χορήγηση φαρμάκου(αζμαλίνη), δεν απαιτείται η τοποθέτηση ICD για πρωτογενή πρόληψη, ανεξάρτητα από το οικογενειακό ιστορικό ή τον τύπο της γενετικής μετάλλαξης. Οι κίνδυνοι, όμως, από την εμφύτευση ICD πρέπει πάντα να συζητιούνται με τους ασθενείς. Σε μία μελέτη, οι απρόσφορες εκφορτίσεις και η αποτυχία των καλωδίων έφτασαν σε ποσοστό 37% και 29% αντίστοιχα σε διάστημα δέκα ετών. Με τον προγραμματισμό του ICD να έχει μονή VF ζώνη με μεγάλο χρόνο ανίχνευσης, ο αριθμός των απρόσφορων εκφορτίσεων μπορεί να ελαττωθεί σημαντικά άλλα όχι να εξαλειφτεί πλήρως.
Ο ρόλος των φαρμάκων στο σύνδρομο Brugada περιορίζεται σε τρεις ενδείξεις. Πρώτον, στην άμεση θεραπεία κατά τη διάρκεια ηλεκτρικής θύελλας, δεύτερον στην πρόληψη συμβαμάτων αρρυθμιών σε ασθενείς με πολλαπλά shock από τον ICD που φέρουν και τρίτον στη θεραπεία ασθενών στους οποίους ο ICD αντενδείκνυται ή δεν προτιμάται από τον ίδιο τον ασθενή. Ο πιο εκτενώς μελετημένος φαρμακολογικός παράγων είναι η κινιδίνη, ένα αντιαρρυθμικό τάξης IA. Καθώς αποκλείει τους διαύλους για το ρεύμα Ito, μπορεί να ομαλοποιήσει το δυναμικό ενέργειας του επικαρδίου και να αποτρέψει την επανείσοδο φάσης 2 ,προστατεύοντας έτσι από πολύμορφη VT. Η πρόσφατη μελέτη Quidam αξιολόγησε την υδροκινιδίνη στη θεραπεία των υψηλού κινδύνου ασθενών με σύνδρομο Brugada και έδειξε ότι είναι αποτελεσματική στην πρόληψη απειλητικών για τη ζωή αρρυθμιών, αλλά με την ύπαρξη σημαντικών παρενεργειών (π.χ. Θρομβοπενία, σοβαρή διάρροια, παράταση QT και torsades de pointes).
Η δισοπυραμίδη είναι άλλο ένα τάξης IA αντιαρρυθμικό με ενδιάμεση ικανότητα αποκλεισμού των ιοντικών διαύλων για το Ina και Ito.Παρατείνοντας την κοιλιακή ανερέθιστη περίοδο, η δισοπυραμίδη μειώνει την πιθανότητα επανεισόδου φάσης 2 και κακοήθων αρρυθμιών. Όμως, σε αντίθεση με την κινιδίνη, το ΗΚΓ ηρεμίας δεν ομαλοποιείται και στην πραγματικότητα μπορεί να επιδεινώσει την ανάσπαση του ST διαστήματος, χωρίς αυτό να αναφέρεται ότι συνδέεται με VT ή VF. Μέχρι τώρα, μόνο λίγες μικρές μελέτες έχουν δείξει ένα ενδιάμεσο όφελος από τη δισοπυραμίδη ως προς την καταστολή των κοιλιακών αρρυθμιών στο σύνδρομο Brugada
Οι β-αδρενεργικοί αγωνιστές, ειδικά η ισοπροτερενόλη, denopamine και η ορσιπρεναλίνη έχουν, επίσης, έναν ειδικό ρόλο στη θεραπεία του συνδρόμου Brugada. Ενισχύοντας τους τύπου L διαύλους ασβεστίου μπορούν να βοηθήσουν στον έλεγχο των ηλεκτρικών θυελλών VF. Οι τωρινές οδηγίες δίνουν ένδειξη IIa στη χρήση ισοπροτερενόλης σε θύελλα VF.
Πιο πρόσφατα το ablation έχει αναδειχτεί ως πιθανή θεραπευτική επιλογή στο σύνδρομο Brugada, με την αναγνώριση και εξάλειψη υποστρωμάτων που προκαλούν αρρυθμίες. Αυτό ίσως προστατέψει τους ασθενείς όχι μόνο από κακοήθεις αρρυθμίες, αλλά ενδεχομένως να βοηθήσει στην ομαλοποίηση του ΗΚΓ. Παρόλο που οι αρχικές μελέτες είναι πολλά υποσχόμενες, μεγαλύτερες μελέτες απαιτούνται πριν το ablation καθιερωθεί ως κατάλληλη θεραπευτική επιλογή.
Επιπρόσθετα, η χρήση των υποδόριων ICDs ως εναλλακτική επιλογή σε σχέση με τους ενδοφλέβιους ICDs σε ασθενείς που δεν χρειάζονται ενδοφλέβια βηματοδότηση, δεν έχει αποδειχτεί κατάλληλη επαρκώς σε ασθενείς με σύνδρομο Brugada. Επειδή αποφεύγονται πιθανές επιπλοκές που έχουν να κάνουν με τα ενδοφλέβια καλώδια, ίσως είναι καλή επιλογή σε νέους ασθενείς. Η κλινική αποτελεσματικότητα ,όμως, είναι υπό αμφισβήτηση. Μία μελέτη του Olde Nordkamp και συνεργατών έδειξε ότι η ανάλυση της μορφολογίας του ΗΚΓ απέτυχε στο 24% των ασθενών που συμμετείχαν σε δοκιμασία με φάρμακο υπό monitor παρακολούθηση. Αυτοί οι ασθενείς θα ήταν σε κίνδυνο για απρόσφορες εκφορτίσεις. Φαίνεται ότι οι δυναμικές αλλαγές στο ΗΚΓ στο σύνδρομο Brugada προς το παρόν περιορίζουν την αποτελεσματικότητα του υποδορίου ICD. Δεν υπάρχουν ειδικές οδηγίες σχετικά με τη χρήση υποδορίου ICD στο σύνδρομο Brugada.
ΣΥΜΠΕΡΑΣΜΑΤΑ
Το σύνδρομο Brugada είναι μία σπάνια γενετική ιοντική καναλοπάθεια που θέτει τους ασθενείς σε κίνδυνο για κοιλιακές αρρυθμίες και αιφνίδιο καρδιακό θάνατο. Παρόλη την πρόοδο στην κατανόηση του συνδρόμου, παραμένουν ακόμη μεγάλα ερωτήματα σχετικά με την υποκείμενη παθοφυσιολογία, τη γενετική προδιάθεση και τις θεραπευτικές επιλογές. Ίσως το πιο σημαντικό είναι η βελτιστοποίηση της διαστρωμάτωσης του κινδύνου έτσι ώστε να εντοπίζονται οι υψηλού κινδύνου ασθενείς που θα ωφεληθούν από τη θεραπεία.
Ανάλογη ανασκόπηση έχει δημοσιευτεί στο PACE 2017 απο Έλληνες συναδέλφους Letsas K et al.
Original article:

Επιμέλεια: ΜΠΕΛΛΟΣ ΒΑΣΙΛΕΙΟΣ – Καρδιολόγος
